Аритмия сердца – что это такое?
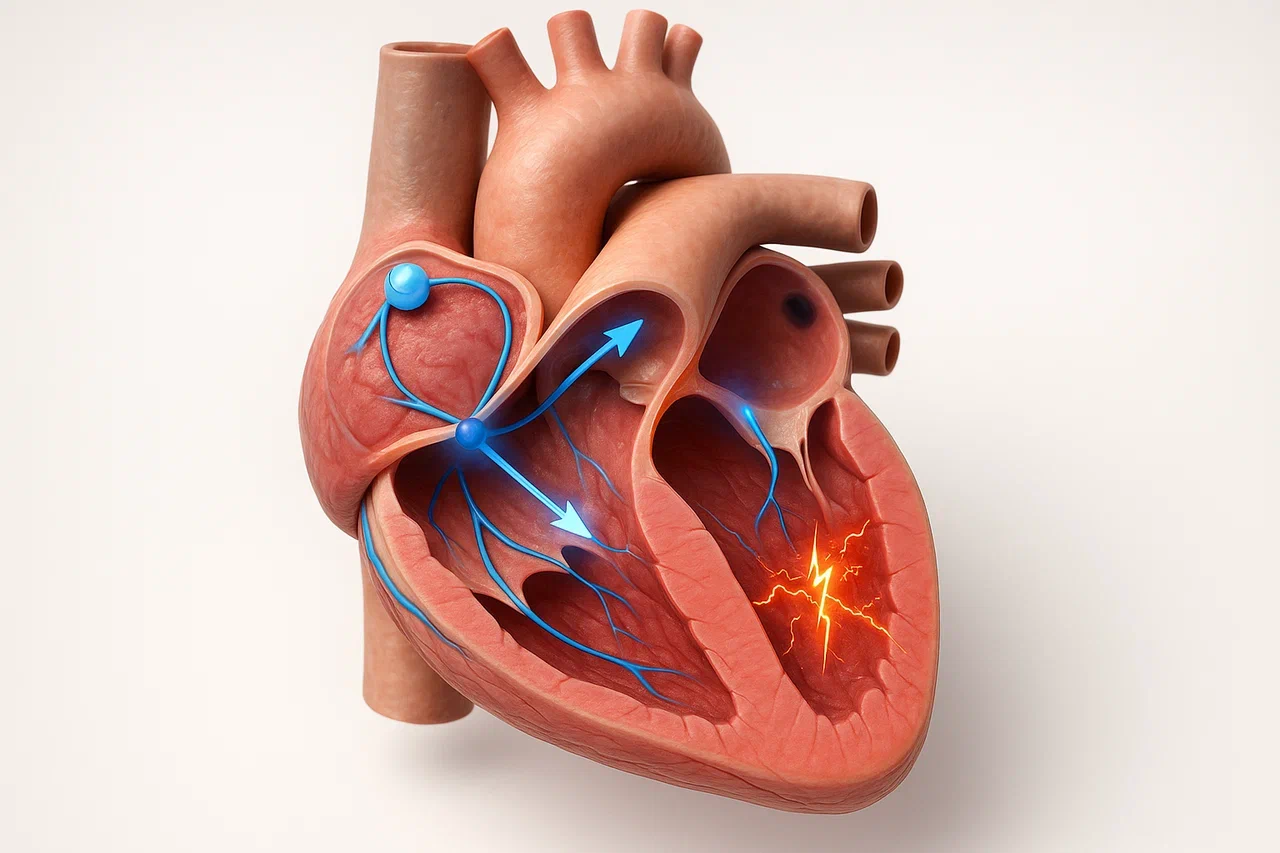
ЧСС здорового человека может составлять 60-100 уд/мин. Ее увеличение характерно при высоких физических нагрузках, уменьшение – в период глубокого покоя. При нормальном синусовом ритме пейсмекер (водитель ритма – очаг атипичных кардиомиоцитов) генерирует импульсы примерно с равной частотой.
На заметку! В детском возрасте ЧСС заметно выше. В среднем у ребенка она составляет 70-140 уд/мин; для младенцев показатель находится в пределах 110-140 уд/мин.
Здоровый сердечный ритм задает синоаурикулярный (синусный) узел в верхней части предсердия. Потенциал покоя в нем отсутствует, а потенциал действия поддерживается за счет тока кальциевых ионов. В остальных очагах скопления атипичных кардиомиоцитов потенциал покоя поддержи вается наравне с потенциалом действия, который определяется током ионов натрия, кальция и калия. Равновесие очень хрупкое, поэтому достаточно нарушить структуру проводящей системы или сдвинуть кальций-натрий-калиевый обмен, чтобы спровоцировать нарушения в работе сердечного ритма.
На заметку! Существует явление физиологической или дыхательной аритмии, когда ЧСС замедляется на выдохе и ускоряется на вдохе – такие изменения естественны для организма, особенно в детском и подростковом возрасте. Незначительная брадикардия с замедлением ЧСС до 45-50 уд/мин встречается у спортсменов с высокой физической нагрузкой.
Виды аритмии
Все они связаны с изменением электрофизиологических свойств миокарда – автоматизма, возбудимости и проводимости.
Расстройства автоматизма – нарушение способности миокарда спонтанно генерировать импульсы. Является общим для патологий с изменением частоты и регулярности сердечных сокращений. В зависимости от положения пейсмекера различают:
- номотропные патологии с нарушением работы основного водителя ритма – синусно-предсердного узла. В группу входят синусовые тахикардия и брадикардия, синдром слабости синусового узла, дыхательная и недыхательная синусовая аритмия;
- гетеротропные патологии, когда автоматизм синусно-предсердного узла подавляется, и функцию генерации сердечных импульсов перехватывают нижерасположенные скопления атипичных кардиомиоцитов. Группу патологий составляют атриовентрикулярный ритм, миграция наджелудочкового пейсмекера, идиовентрикулярный (желудочковый) ритм.
Расстройство возбудимости связано с реакцией миокарда на импульсы от нетипичных источников и представляет собой одно из проявлений гетеротропных нарушений. Интенсивность стимулов синусно-предсердного узла не в состоянии подавить автоматизм нижерасположенных ритмоводителей, и в миокарде регистрируются дополнительные импульсы, которые приводят к внеочередному сокращению. В группу входят различные экстрасистолии, пароксизмальные тахикардии, трепетания и фибрилляция желудочков.
Расстройство проводимости связано с патологическим ускорением проведения импульса или или его резким замедлением, вплоть до полной блокады. Патологии развиваются следствие повреждения миокарда или отравления сердечными гликозидами.
На заметку! Во многих случаях наблюдается смешанное расстройство. Пример: нетипичный пейсмекер (нарушение возбудимости) задает аномальную ЧСС по типу тахи- или брадикардии (нарушение автоматизма).
Симптомы и признаки аритмии
Получите консультацию у специалистов:
Общие симптомы отклонения:
- частое и/или нерегулярное сердцебиение;
- ощущение замирания сердца;
- приступы головокружения, обмороки;
- вегетативные реакции – внезапная слабость, ощущение жара или холода в конечностях, потливость;
- приступы необоснованного страха, беспокойства.
Синусовая аритмия – нарушения межимпульсных интервалов; ЧСС может быть увеличенной, замедленной или неизменной.
Синдром слабости синусного узла – неспособность ритмоводителя регулировать интервалы между импульсами; проявляется в виде колебаний ЧСС по типу брадикардия-тахикардия. Обычно развивается при поражениях миокарда (ишемия, воспаление), на фоне высоких психоэмоциональных стрессов, при передозировке некоторых лекарств, в том числе антиаритмических препаратов.
Синусовая брадикардия – водитель ритма генерирует слишком редкие импульсы, что замедляет ЧСС до 60 уд/мин и ниже (для маленьких детей – до 100 уд/мин и ниже); интервал между сокращениями сохраняется одинаковый. Регистрируется при травмах и опухолях мозга с нарушением внутричерепного давления, снижении функции щитовидной железы, прямом повреждении водителя ритма (травмы сердца, хирургические вмешательства на грудной клетке), отравлении лекарствами или внутренними метаболитами. При выраженном замедлении ЧСС возникает острая недостаточность кровообращения; в тяжелой форме – остановка сердца.
Синусовая тахикардия – синусовый пейсмекер генерирует слишком частые импульсы, что увеличивает ЧСС от 100 уд/мин и выше (для подростков – от 150 уд/мин, для новорожденных – от 200 уд/мин). Интервал между сокращениями сохраняется одинаковый. Возникает на фоне гормональных нарушений, эмоциональных стрессов, скачков артериального давления, передозировки некоторых лекарств.
Экстрасистолия – патология в виде внеочередных сокращений сердца или отдельных его структур. По локализации дополнительного водителя ритма различают синусовые, атриовентрикулярные, желудочковые экстрасистолы. Чем дальше расположен этот патогенный пейсмекер, тем серьезнее нарушения сердечной деятельности. Часто повторяющиеся экстрасистолы способны полностью подавить нормальный ритм и спровоцировать пароксизмальную тахикардию – приступообразное изменение частоты импульсов, исходящее от патологического пейсмекера.
Наибольшую опасность представлвяют трепетания и фибрилляция (мерцание) предсердий/желудочков. Их вызывают одновременное воздействие множественных центров ритмовождения, в результате чего сокращения становятся слишком частыми и поверхностными, что способно полностью остановить насосную функцию сердца. Достаточно заметить, что фибрилляция желудочков означает клиническую смерть пациента.
Осложнения
При отсутствии адекватного и своевременного лечения аритмия способна вызывать различные осложнения, вплоть до угрозы жизни пациента. Наиболее распространенные случаи:
- декомпенсированная сердечная недостаточность;
- инсульт – особенно высока вероятность при мерцательной аритмии;
- остановка сердца – характерна для тяжелой брадикардии и фибрилляции желудочков; в последнем случае требуется срочная медицинская помощь.
Причины возникновения и факторы риска аритмии

Внимание! Аритмия не является самостоятельным заболеванием, а возникает как симптом более серьезных внутренних отклонений.
Основной механизм патологии – расстройство водно-электролитного обмена, в особенности нарушение обмена калия, натрия, кальция. Причины – самые разные:
- врожденные пороки проводящей системы сердца;
- поражения миокарда – ишемические, воспалительные, дистрофические;
- передозировка лекарствами, отравление ядами, в том числе алкоголем;
- высокие нагрузки на нервную систему – эмоциональное перенапряжение, нервный стресс; выброс высоких доз адреналина повышает аритмогенность (нестабильность) миокарда;
Вероятность развития аритмии повышается под воздействием факторов риска. К ним относятся:
- наследственность – врожденные сердечные патологии; например, тахикардия при синдроме Вольфа-Паркинсона-Уайта связана с аномально высокой проводимостью сердечной мышцы;
- гипертоническая болезнь;
- чрезмерные физические нагрузки;
- ожирение – избыточная масса тела оказывает дополнительную нагрузку на сердце, провоцируя увеличение ЧСС;
- нарушение уровня сахара в крови – и гипо- и гипергликемия негативно влияют на работу сердечно-сосудистой системы, повышая риск развития аритмии;
- анемия – низкий уровень гемоглобина и связанная с ним гипоксия тканей провоцируют усиление кровообращения;
- остеохондроз шейного и грудного отделов – при разрушении тканей позвоночного столба могут пережиматься корешки нервных отростков, что приводит к сбою в функционировании органов грудной клетки;
- высокий уровень «вредного» холестерина вызывает развитие кардиопатологий;
- пристрастие с стимуляторам и кофеинсодержащим напиткам;
- период климакса;
- гормональные сбои – особенно опасны заболевания щитовидной железы с нарушением уровня тиреогормонов и дисфункция надпочечников.
Как проходит диагностика аритмии
Обследование пациента начинают с опроса и внешнего врачебного осмотра. Основной источник информации для предварительного диагноза – прослушивание фонендоскопом. Для более подробной диагностики используют инструментальные и лабораторные методы.
Список лабораторных тестов:
- общий анализ крови;
- анализ крови на глюкозу;
- биохимический анализ крови;
- коагулограмма;
- липидограмма.
Они помогают выявить уровень воспаления, водно-солевой дисбаланс, вероятность наличия атеросклероза, гипо- или гипергликемии.
Инструментальная диагностика:
- электрокардиограмма;
- УЗИ сердца – эхокардиография показывает наличие физических аномалий.
Если разовый тест не выявляет патологию, проводят холтеровского мониторирование с измерением суточных колебаний ЧСС или назначают индуцирующие тесты:
- ЭКГ под нагрузкой на велотренажере или беговой дорожке;
- ортостатическую пробу (ТИЛТ-тест) на подвижной платформе – пациента фиксируют на плоскости, снимая показатели сердечного ритма и артериального давления попеременно в вертикальном и горизонтальном положениях;
- электрофизиологическое обследование для определения аритмогенного центра.
По результатам обследования лечащий врач выносит окончательный диагноз и назначает лечение.











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






