Виды и классификация артритов
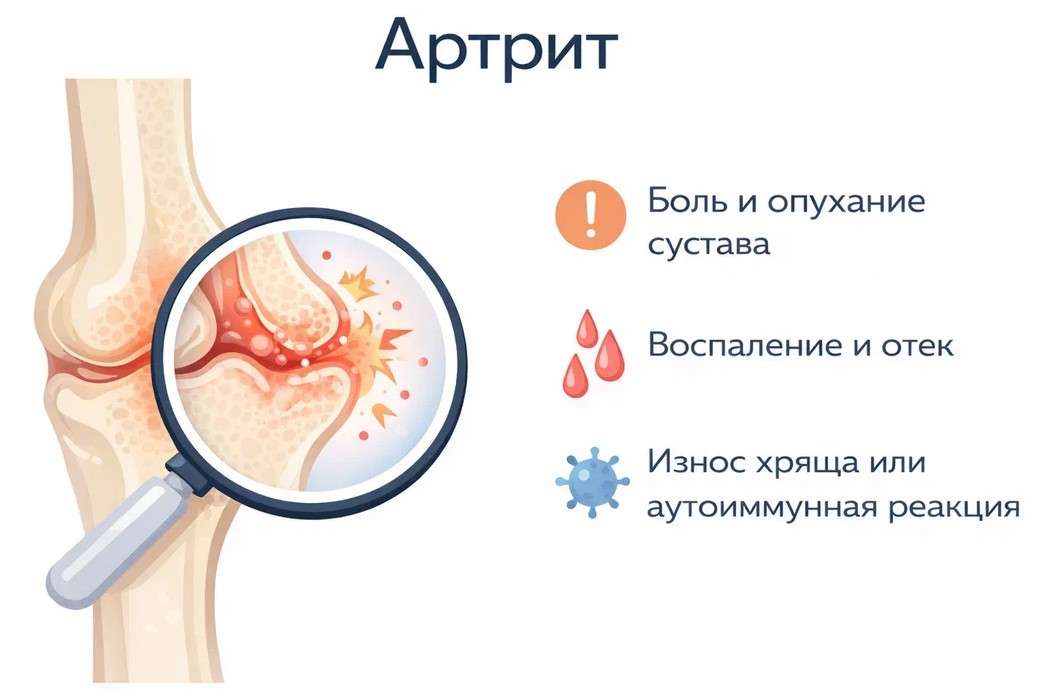
Артриты делятся на воспалительные (ревматоидный, реактивный, инфекционный, подагрический, псориатический) и дегенеративные (остеоартроз). По количеству пораженных суставов выделяют моноартрит, олигоартрит и полиартрит, а по течению - острые и хронические формы.
Классификация сложна и многофакторна, так как учитывает причину заболевания, характер воспалительного процесса, количество пораженных суставов и особенности клинического течения.
По характеру патологического процесса и этиологии (причине) выделяют:
Воспалительные артриты. В основе лежит первичный воспалительный ответ синовиальной оболочки.
Ревматоидный артрит (РА). Хроническое аутоиммунное системное заболевание соединительной ткани с преимущественным поражением мелких суставов кистей и стоп по типу эрозивно-деструктивного полиартрита.
Реактивный артрит. Асептическое воспаление суставов, возникающее после перенесенной инфекции.
Инфекционный артрит (септический). Вызван прямым попаданием возбудителя (бактерий, вирусов, грибков) в полость сустава. Протекает остро, требует неотложной помощи.
Подагрический артрит. Обусловлен отложением кристаллов мочевой кислоты в суставных тканях с развитием острого воспаления. Чаще поражает первый плюснефаланговый сустав стопы.
Псориатический артрит. Воспалительное заболевание суставов, ассоциированное с псориазом кожи и ногтей. Характерно поражение дистальных межфаланговых суставов.
Дегенеративные (невоспалительные) артриты. Первичным является повреждение и дегенерация хрящевой ткани.
Остеоартрит (остеоартроз, деформирующий артроз). Хроническое заболевание, ведущее к дегенерации суставного хряща и структурным изменениям субхондральной кости. Воспаление при остеоартрозе носит вторичный, часто слабовыраженный характер.
По количеству вовлеченных суставов выделяют:
- моноартрит (поражение одного сустава, характерно для инфекционного, травматического, подагрического артрита);
- олигоартрит (воспаление 2-4 суставов);
- полиартрит (поражение 5 и более суставов, типично для ревматоидного артрита).
По характеру течения артрит может быть острым, для которого характерно внезапное начало, ярко выраженные симптомы и продолжительность до 3 месяцев, а также хроническим, который протекает длительно (более 3 месяцев) с периодами обострений и ремиссий.
Причины и факторы риска развития артрита
Причины артрита разнообразны: аутоиммунные нарушения, инфекции, нарушения обмена веществ, травмы, генетическая предрасположенность. К факторам риска относятся возраст, женский пол, избыточный вес, курение, профессиональные вредности и сопутствующие заболевания.
Причины возникновения артрита разнообразны и зависят от конкретного вида заболевания. Патогенез может быть связан с аутоиммунными сбоями, инфекциями, метаболическими нарушениями, травмами или наследственной предрасположенностью. В таблице ниже представлены ключевые причины и объяснения, как они запускают воспалительный процесс.
|
Причина |
Механизм развития / Описание |
|---|---|
|
Аутоиммунные нарушения |
Иммунная система атакует собственные ткани сустава, вызывая хроническое воспаление и разрушение. Характерно для ревматоидного и псориатического артрита. |
|
Инфекционные агенты |
|
|
Нарушения обмена веществ |
При подагре из-за гиперурикемии (избытка мочевой кислоты) кристаллы уратов откладываются в суставах, провоцируя острый воспалительный ответ. |
|
Травмы и механические перегрузки |
|
|
Генетическая предрасположенность |
Наличие определенных генов (например, HLA-B27 при спондилоартритах) повышает вероятность развития заболевания. |
|
Гормональные и возрастные изменения |
Снижение уровня эстрогенов в менопаузе, возрастное замедление восстановления хрящевой ткани способствуют развитию остеоартрита. |
Важно: часто артрит развивается под влиянием сразу нескольких факторов (например, генетика и инфекция)
Факторы риска, способствующие дебюту или прогрессированию артрита
- Возраст (риск увеличивается с годами).
- Женский пол (для ревматоидного артрита и остеоартроза).
- Избыточная масса тела и ожирение (повышают нагрузку на суставы, особенно коленные и тазобедренные).
- Курение (установленный фактор риска ревматоидного артрита и более тяжелого его течения).
- Профессиональные вредности (вибрация, длительное стояние на ногах, монотонные движения).
- Сопутствующие заболевания (сахарный диабет, псориаз, хронические очаги инфекции).
- Несбалансированное питание, дефицит витаминов и микроэлементов.
Симптомы и клинические проявления артрита
Получите консультацию у специалистов:
Основные признаки - боль в суставах, отек, покраснение, ограничение движений. При воспалительных артритах боль усиливается ночью и по утрам, может быть утренняя скованность. При остеоартрозе боль возникает при нагрузке и проходит в покое.
Симптоматика артрита зависит от его вида, остроты процесса и локализации поражения. Однако существует группа общих (неспецифических) и местных признаков, характерных для воспалительного поражения суставов.
Общие (системные) симптомы (чаще при воспалительных артритах):
- Повышение температуры тела (от субфебрилитета до высокой лихорадки при септическом артрите).
- Общая слабость, утомляемость, снижение аппетита, похудение.
- Утренняя скованность в суставах продолжительностью более 30-60 минут - признак воспалительного процесса, особенно при ревматоидном артрите.
Местные симптомы (суставной синдром):
- Боль (артралгия). Основная жалоба. Боль при воспалительных артритах часто носит «воспалительный» характер: усиливается в покое, ночью и ранним утром, уменьшается при движении. При дегенеративных процессах (остеоартроз) боль, наоборот, «механическая»: возникает при нагрузке и стихает в покое.
- Отек (припухлость) и деформация сустава. Обусловлены воспалительным выпотом в суставную полость (синовит), отеком периартикулярных тканей, а на поздних стадиях - костными разрастаниями (остеофитами) и подвывихами.
- Покраснение (гиперемия) кожи и локальное повышение температуры над пораженным суставом - явные признаки активного воспаления.
- Ограничение подвижности (контрактура). Сначала из-за боли и отека, затем из-за необратимых изменений происходит разрушение хряща, фиброз капсулы, мышечная атрофия.
- Крепитация (хруст, треск) при движениях (характерный признак остеоартроза).
Особенности симптомов при различных локализациях:
- Артрит коленного сустава. Затруднение при ходьбе, сгибании и разгибании ноги, ощущение нестабильности.
- Артрит тазобедренного сустава. Боль в паху, ягодице, отдающая в бедро и колено, выраженное ограничение отведения и ротации бедра, хромота.
- Артрит плечевого сустава. Резкая боль при попытке поднять руку или завести ее за спину, ночные боли, невозможность спать на пораженном плече.
- Артрит мелких суставов кистей. Симметричное поражение, утренняя скованность, формирование специфических деформаций, поражение дистальных межфаланговых суставов при псориатическом артрите.
- Артрит голеностопного сустава. Отек в области лодыжек, боль при ходьбе, особенно по неровной поверхности.
Артрит может начинаться незаметно. Запишитесь на диагностику, если вы заметили хотя бы один из вышеперечисленных симптомов!
Диагностика артрита
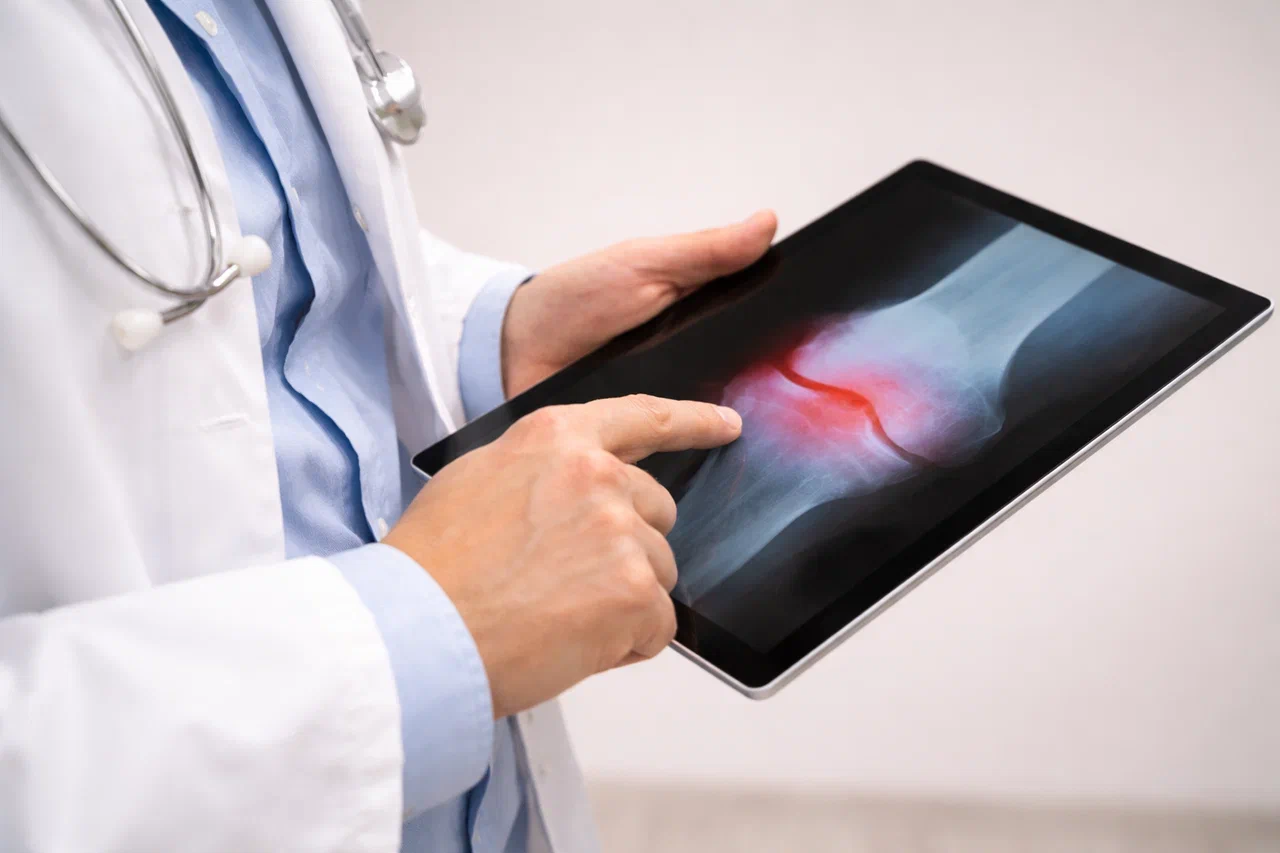
Диагностика включает консультацию врача с осмотром суставов, лабораторные анализы (анализ крови, пункция сустава) и инструментальные исследования (рентген, УЗИ, МРТ, КТ). Это позволяет точно определить вид артрита и степень повреждения.
Диагностика - это комплексный процесс, включающий клинический осмотр, лабораторные и инструментальные исследования. Его цель - не только подтвердить факт воспаления сустава, но и точно определить вид, его активность и степень структурных повреждений для выбора оптимальной тактики лечения.
Обследование начинается с консультации врача (ревматолога, травматолога-ортопеда). Она включает в себя детальный сбор анамнеза (начало, характер боли, утренняя скованность, связь с инфекцией, травмой), осмотр и пальпацию суставов, оценку объема движений, выявление специфических симптомов.
После консультации врач составляет план обследования. Его основу составляет лабораторная диагностика:
- Общий клинический анализ крови. Выявление признаков воспаления (повышение СОЭ, лейкоцитоз), анемии хронического заболевания.
- Биохимический анализ крови:
- ревматоидный фактор (РФ) и АЦЦП (антитела к цитруллинированному пептиду) - маркеры ревматоидного артрита (АЦЦП - более специфичен).
- С-реактивный белок (СРБ) и серомукоид - показатели активности воспалительного процесса.
- Уровень мочевой кислоты - критерий для диагностики подагры.
- Антинуклеарные антитела (АНА) - скрининг на системные аутоиммунные заболевания.
Также проводится пункция сустава с забором жидкости для анализа. Позволяет отличить воспалительный процесс (мутная жидкость, высокий цитоз, снижение вязкости) от невоспалительного, выявить кристаллы уратов (подагра) или пирофосфата кальция (псевдоподагра), обнаружить возбудителя при инфекционном артрите.
Также в план обследования включаются инструментальные методы диагностики:
Рентгенография (рентген) суставов. Базовый метод. Позволяет оценить состояние суставной щели, наличие костных эрозий, остеофитов, субхондрального остеосклероза, деформаций. Снимки часто делают в двух проекциях.
Ультразвуковое исследование (УЗИ) суставов. Визуализирует мягкие ткани: утолщение синовиальной оболочки, наличие выпота, состояние сухожилий, хряща. Метод хорош для динамического наблюдения.
Магнитно-резонансная томография (МРТ). «Золотой стандарт» для оценки мягкотканных структур, ранних изменений в костном мозге (отек), хряще, менисках, связках. Особенно информативна для диагностики на доклинической стадии и поражений позвоночника.
Компьютерная томография (КТ). Лучше визуализирует костные структуры, сложные переломы, костные разрастания. Часто используется при планировании хирургического вмешательства.
Сцинтиграфия скелета. Позволяет выявить скрытые очаги повышенного метаболизма в костях и суставах, что полезно при поиске инфекции или опухоли.
Точный план диагностики всегда подбирается индивидуально для каждого пациента.
Лечение артрита

Эффективное лечение артрита - это комплексный подход, сочетающий своевременное назначение лекарственных препаратов, физическую активность, коррекцию образа жизни и регулярное наблюдение у специалиста. Ключевой фактор успеха - раннее начало терапии в первые недели появления симптомов.
Успешное лечение артрита - это не просто прием таблеток, а длительный процесс управления заболеванием, требующий активного участия пациента и тесного сотрудничества с врачом-ортопедом или ревматологом. Современная медицина рассматривает артрит как хроническое состояние, с которым можно и нужно научиться жить, минимизируя его влияние на повседневную активность.
Ключевые принципы терапии
Ключевым принципом является раннее начало терапии при воспалительных артритах - так называемое "окно возможностей". Начало лечения в первые недели и месяцы от появления симптомов позволяет предотвратить необратимое повреждение суставов и инвалидизацию. Лечение должно быть направлено не только на устранение симптомов, но и на достижение глубокой клинической ремиссии или низкой активности болезни - это стратегическая цель при ревматоидном артрите и других аутоиммунных артритах.
Медикаментозная терапия
Какие лекарства назначают при артрите? Врач подбирает препараты в зависимости от вида артрита: это могут быть нестероидные противовоспалительные средства для быстрого облегчения боли, базисные препараты для подавления воспаления при ревматоидном артрите, или специальные биологические препараты при неэффективности стандартного лечения.
Нестероидные противовоспалительные препараты (НПВП). Средства первой линии для купирования боли и воспаления при всех видах артрита. Применяются как системно (таблетки, инъекции), так и местно (гели, мази, пластыри).
Глюкокортикостероиды (ГКС). Мощные противовоспалительные гормоны, используются при высокой активности процесса и системных проявлениях. Применяются в низких дозах системно или локально в виде внутрисуставных инъекций для быстрого подавления синовита.
Базисные противовоспалительные препараты (БПВП). Фундамент лечения ревматоидного и псориатического артрита. Действуют на механизм заболевания, подавляя аутоиммунное воспаление и замедляя прогрессирование. Эффект развивается медленно (недели, месяцы).
Генно-инженерные биологические препараты (ГИБП). Современный класс лекарств, которые целенаправленно блокируют ключевые молекулы в воспалительном каскаде. Назначаются при неэффективности БПВП.
Хондропротекторы. Препараты на основе глюкозамина и хондроитина сульфата. Применяются при остеоартрозе для возможного замедления дегенерации хряща.
Немедикаментозное лечение
Нужна ли физкультура при артрите? Да, лечебная физкультура - это обязательная часть лечения артрита. Специально подобранные упражнения укрепляют мышцы вокруг сустава, восстанавливают его подвижность и помогают предотвратить осложнения. Физиотерапия и массаж дополняют эффект медикаментозного лечения.
Лечебная физкультура (ЛФК) и кинезиотерапия. Индивидуально подобранные упражнения для укрепления мышц вокруг сустава, улучшения его подвижности, предотвращения контрактур. Является обязательным компонентом терапии, который пациент должен выполнять регулярно.
Физиотерапия. Электрофорез, фонофорез с лекарствами, магнитотерапия, лазеротерапия, УВЧ, ультразвук. Применяется вне острой фазы для уменьшения боли, отека, улучшения микроциркуляции.
Массаж и мануальная терапия. Помогают снять мышечный спазм, улучшить трофику тканей, восстановить подвижность в суставе.
Ортопедические приспособления. Ношение ортезов, бандажей, супинаторов, использование трости для разгрузки пораженного сустава и уменьшения боли при ходьбе.
Хирургическое лечение
Когда нужна операция при артрите? Хирургическое вмешательство назначается, если консервативное лечение не принесло результата, возникла выраженная деформация сустава или стойкий болевой синдром. Современные малоинвазивные методы (артроскопия) и эндопротезирование позволяют полностью восстановить функцию пораженного сустава. Ортопед-травматолог определит необходимость и целесообразность оперативного вмешательства.
Артроскопия. Малоинвазивная операция для диагностики и санации сустава - удаление разрушенных фрагментов хряща, промывание полости.
Артродез. Операция по созданию неподвижности (сращению) сустава для устранения боли и стабилизации.
Артропластика (эндопротезирование). Радикальная операция по замене разрушенного сустава на искусственный эндопротез (чаще тазобедренного, коленного, плечевого суставов). Позволяет полностью восстановить функцию и избавить от боли.
Модификация образа жизни - основа долгосрочного успеха
Как образ жизни влияет на течение артрита? Снижение веса, регулярная дозированная физическая активность, отказ от курения и правильное питание - это не менее важны, чем лекарства. Даже небольшие изменения в образе жизни значительно уменьшают боль и замедляют прогрессирование заболевания.
Лечение артрита не ограничивается только медицинскими процедурами. Критическое значение имеет коррекция образа жизни:
Контроль веса. Поддержание оптимального веса - один из самых эффективных способов снижения нагрузки на суставы, особенно коленные и тазобедренные. Снижение массы тела всего на 5 кг значительно уменьшает боль и замедляет прогрессирование артроза.
Физическая активность. Регулярная дозированная физическая активность - часть лечения. Рекомендуются виды, не перегружающие суставы: плавание, аквааэробика (вода снимает нагрузку), скандинавская ходьба, велотренажер. Следует избегать ударных нагрузок (бег, прыжки), контактных видов спорта, поднятия тяжестей.
Сбалансированное питание. При ревматоидном артрите может быть полезна диета, богатая омега-3 жирными кислотами (жирная морская рыба, льняное масло), антиоксидантами (овощи, фрукты, ягоды). Рекомендуется ограничить потребление красного мяса и насыщенных жиров. При подагрическом артрите строго ограничиваются продукты, богатые пуринами.
Отказ от курения. Курение - установленный фактор риска ревматоидного артрита и причина его более тяжелого течения.
Пациент-образование. Пациентам необходимо обучение для понимания сути своего заболевания, принципов лечения, правильности выполнения упражнений и использования ортопедических средств. Информированный пациент - более ответственный участник лечебного процесса.
Почему самолечение недопустимо
Назначение лекарственных препаратов, коррекцию схемы терапии и контроль эффективности лечения должен осуществлять только специалист - ревматолог или ортопед-травматолог на основании данных регулярного обследования и оценки активности заболевания.











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






