Виды ларинготрахеита
Ларинготрахеит может протекать в острой или хронической форме, быть вызван вирусами, бактериями или аллергенами. От вида заболевания зависит его течение и подход к лечению. Чёткое определение формы необходимо для выбора эффективной терапии и профилактики осложнений.
- Острый ларинготрахеит – резкое развитие симптомов, характерна кратковременность.
- Хронический ларинготрахеит – длительное течение, характерно для взрослых, сопровождается периодическими обострениями.
- Вирусный – наиболее частая форма, возникает при ОРВИ и сопровождается типичными симптомами.
- Бактериальный – развивается вслед за вирусной инфекцией или как самостоятельное заболевание.
- Аллергический – вызывается воздействием аллергенов, часто наблюдается у детей.
- Смешанный – сочетание вирусной и бактериальной природы, требует комплексного лечения.
Справка! У детей наиболее опасная форма заболевания – стенозирующий ларинготрахеит. Он может развиваться внезапно и требует немедленного врачебного вмешательства.
Стадии ларинготрахеита
Заболевание проходит через несколько стадий: от начальных симптомов до восстановления. Каждая стадия требует особого внимания и подхода к лечению. Понимание стадий позволяет вовремя скорректировать терапию и предотвратить ухудшение.
- Начальная стадия – першение в горле, насморк, слабый кашель, дискомфорт при глотании.
- Развитие – сухой кашель, хриплость, повышение температуры, боль в грудной клетке.
- Пик – возможна одышка, особенно у детей, усиливающаяся ночью.
- Ремиссия – симптомов практически нет, либо они слабо выражены.
Причины ларинготрахеита
Получите консультацию у специалистов:
Заболевание может появиться по разным причинам. Основной «спусковой крючок» – снижение иммунитета. Когда организм ослаблен, даже обычная простуда может спровоцировать воспаление гортани и трахеи. Важно понимать, что болезнь может быть вызвана не только вирусами, но и внешними раздражающими факторами.
Наиболее распространённые причины:
- Вирусные инфекции: грипп, парагрипп, аденовирусы, коронавирусы.
- Бактерии: стрептококки, стафилококки и пневмококки могут вызывать осложнённые формы заболевания.
- Аллергены: пыль, пыльца растений, шерсть домашних животных, продукты – у чувствительных людей они могут вызвать воспаление слизистой.
- Переохлаждение: особенно опасно дышать холодным воздухом ртом – это раздражает гортань.
- Загрязнённый воздух: пыль, дым, химические испарения.
- Снижение иммунитета: хронические болезни, стресс, плохое питание и недосып делают организм уязвимым.
Симптомы ларинготрахеита
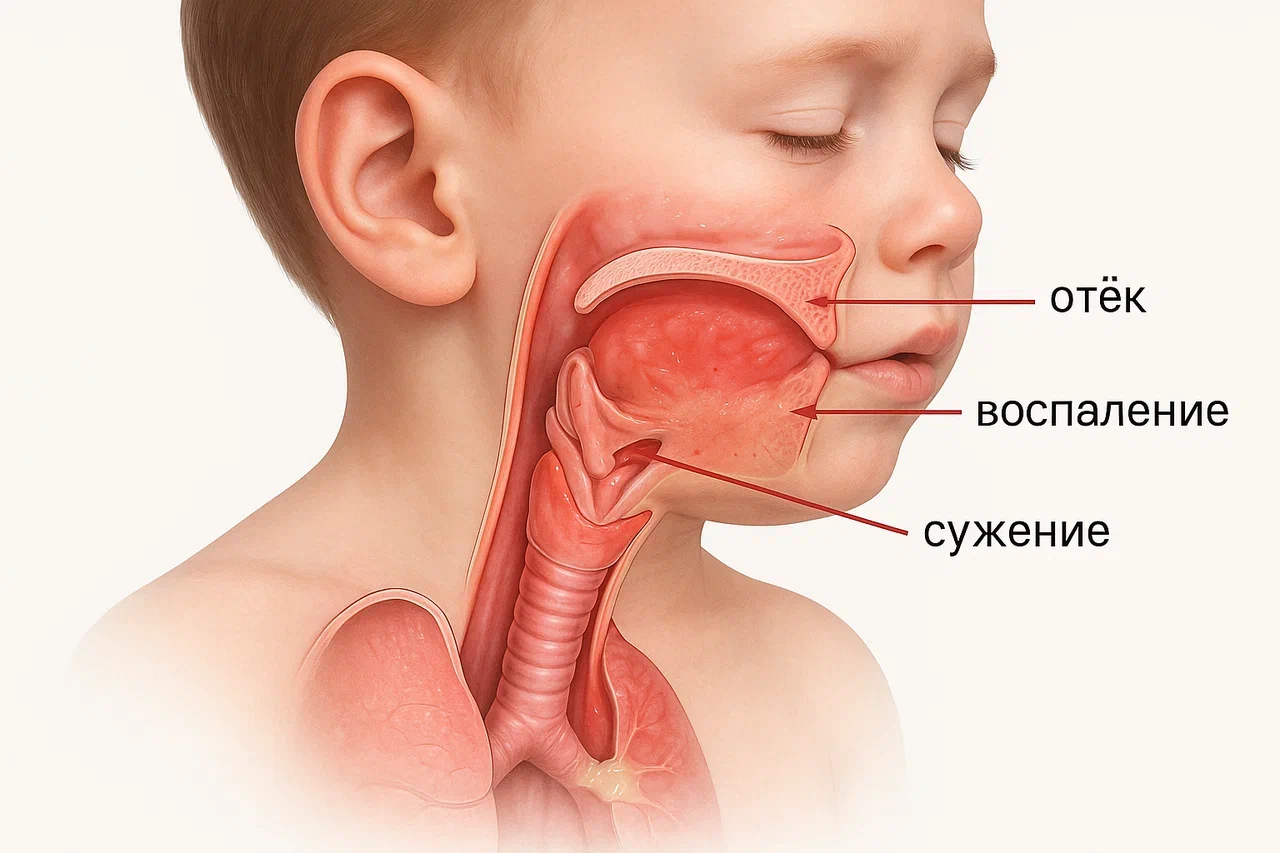
Симптомы заболевания появляются довольно быстро. У кого-то всё начинается с лёгкого першения в горле, у других – с резкого кашля и осипшего голоса. У детей признаки могут развиваться стремительно, особенно ночью.
На что стоит обратить внимание:
- Сухой, грубый кашель, похожий на «лай».
- Осиплость или исчезновение голоса.
- Боль или жжение в горле, особенно при разговоре или глотании.
- Повышение температуры (чаще до 38–39 C).
- Шумное и тяжёлое дыхание, особенно на вдохе.
- Общая слабость, головная боль, снижение аппетита.
- У детей – приступы затруднённого дыхания (ложный круп), требующие срочной помощи.
Возможные осложнения
Если не лечить болезнь вовремя, она может привести к неприятным и даже опасным осложнениям. Особенно внимательными нужно быть родителям маленьких детей – у них болезнь может развиваться быстро из-за анатомически узкой гортани.
Что может случиться без лечения:
- Стеноз гортани (ложный круп). Это состояние, при котором сужается дыхательный просвет. Оно опасно для жизни и требует срочной медицинской помощи.
- Хроническое воспаление. Если воспаление не лечить, оно может стать постоянным – с регулярными обострениями.
- Инфекция может «опуститься» ниже. Воспаление может перейти на бронхи и лёгкие, вызвав бронхит или пневмонию.
- Нарушение голоса. Воспаление может привести к изменениям на голосовых связках и постоянной осиплости.
- Вторичная инфекция. На воспалённой слизистой легко «оседают» бактерии или грибки.
- Проблемы со сном и повышенная тревожность. Особенно это касается детей, которых пугают ночные приступы кашля и удушья.
Важно! Чем раньше начато лечение, тем легче справиться с болезнью и избежать осложнений. Если появились тревожные симптомы – не тяните с визитом к врачу.
Диагностика ларинготрахеита
Диагностика включает физикальное обследование, лабораторные и инструментальные методы. Цель – определить природу воспаления и исключить другие патологии. Ранняя диагностика позволяет сократить длительность заболевания и избежать осложнений.
- Осмотр ЛОР-врача и сбор анамнеза (характер симптомов, частота обострений).
- Ларингоскопия (непрямая или прямая) – визуальный осмотр гортани.
- Анализ крови (ОАК) – выявление воспалительных изменений.
- Бактериологический посев мокроты – определение возбудителя.
- Рентгенография органов грудной клетки (при подозрении на осложнения).
- Аллергологические тесты (при подозрении на аллергическую природу).
Справка! В большинстве случаев диагноз ларинготрахеита ставится на основе клинической картины, но при подозрении на осложнения или тяжёлое течение требуются дополнительные исследования.
Методы лечения ларинготрахеита

Лечение ларинготрахеита зависит от тяжести симптомов, возраста пациента и причины заболевания. Обычно применяют сочетание местных и общих (системных) методов, чтобы быстро снять воспаление, облегчить дыхание и вернуть голос.
Местное лечение
Местные процедуры направлены на облегчение состояния слизистой гортани и уменьшение боли:
- Ингаляции лекарственными средствами увлажняют слизистую и уменьшают воспаление.
- Полоскания горла антисептическими растворами помогают устранить микробы и снять раздражение.
- Спреи для горла снимают отёк, облегчают глотание и уменьшают боль.
- Леденцы и пастилки с растительными компонентами уменьшают першение и защищают слизистую.
- Голосовой покой и тёплое питьё – обязательные условия для восстановления голоса.
Системное лечение
Если воспаление сильное или сопровождается температурой, врач может назначить:
- Противовирусные препараты.
- Антибиотики.
- Жаропонижающие и противовоспалительные средства – при высокой температуре и выраженном воспалении.
- Антигистаминные препараты – чтобы снять отёк слизистой, особенно при аллергической природе болезни.
- Муколитики и отхаркивающие – если появились мокрота и тяжёлое дыхание.
- Иммуномодуляторы и витамины – для поддержки организма в период болезни.
Диета при ларинготрахеите
Диета должна быть щадящей: исключаются раздражающие продукты, предпочтение отдаётся тёплой, мягкой пище и обильному питью. Питание способствует восстановлению слизистой и общему укреплению организма.
- Тёплое питьё (травяные чаи, компоты, щелочная минеральная вода).
- Мягкая пища: каши, супы-пюре, варёные овощи.
- Исключение кислых, острых, солёных блюд.
- Отказ от газированных напитков и алкоголя.
- Пища с достаточным содержанием витаминов A и C.
Лечение в домашних условиях
Домашнее лечение возможно при лёгкой форме заболевания, но требует соблюдения режима, голосового покоя и увлажнения воздуха. Обязательно наблюдение врача, особенно при лечении детей.
- Ограничение разговоров и нагрузки на голосовые связки.
- Тёплое обильное питьё, предпочтительно щелочное.
- Ингаляции.
- Использование увлажнителей воздуха или ёмкостей с водой.
- Проветривание помещения, соблюдение чистоты.
- Соблюдение постельного режима при температуре.
Внимание! Несмотря на кажущуюся лёгкость, самолечение при ларинготрахеите может быть опасным. Особое внимание нужно уделить детям – у них заболевание прогрессирует быстрее.
К какому врачу обратиться при ларинготрахеите
Диагностикой и лечением ларинготрахеита обычно занимается терапевт или отоларинголог. В зависимости от особенностей течения болезни и состояния пациента может потребоваться помощь других специалистов. Так, при заболевании у ребёнка к процессу подключается педиатр, а при подозрении на аллергическую природу воспаления — аллерголог. В отдельных случаях может потребоваться консультация пульмонолога или инфекциониста.
Лечение ларинготрахеита в Москве
В Поликлинике Отрадное и Поликлинике Митино отоларингологи подбирают оптимальную терапию для купирования воспаления, восстановления голосовой функции и предотвращения осложнений. Современное оборудование и собственная лаборатория позволяют быстро и точно установить диагноз, выявить причину заболевания и начать своевременное лечение.
Записаться на приём к ЛОР-врачу можно по телефону или через онлайн-форму на сайте. Мы принимаем ежедневно: в будни с 8:00, в выходные – с 9:00 до 21:00. Запись доступна как по направлению, так и самостоятельно.
Профилактика ларинготрахеита
Чтобы предотвратить развитие ларинготрахеита, стоит заранее позаботиться о крепком иммунитете — особенно в периоды морозной и сырой погоды, когда риск подхватить вирус значительно возрастает.
Поддержание крепкого иммунитета играет ключевую роль: важно сбалансированно питаться, по назначению врача принимать витамины и уделять внимание регулярной физической активности. Не менее важно избегать переохлаждения — тёплая одежда по сезону, защита шеи и груди помогут сохранить тепло и снизить вероятность воспалений.
Отказ от курения и пребывания в задымлённых помещениях помогает защитить слизистую оболочку от раздражения. В отопительный сезон стоит обратить внимание на увлажнение воздуха в помещении.
Полезно промывать нос и горло после посещения многолюдных мест или контакта с заболевшими. В период вспышек вирусных инфекций важно носить маски и не забывать о гигиене рук. А регулярные прогулки на свежем воздухе и закаливание помогут организму лучше справляться с внешними угрозами.











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






