Причины и патогенез
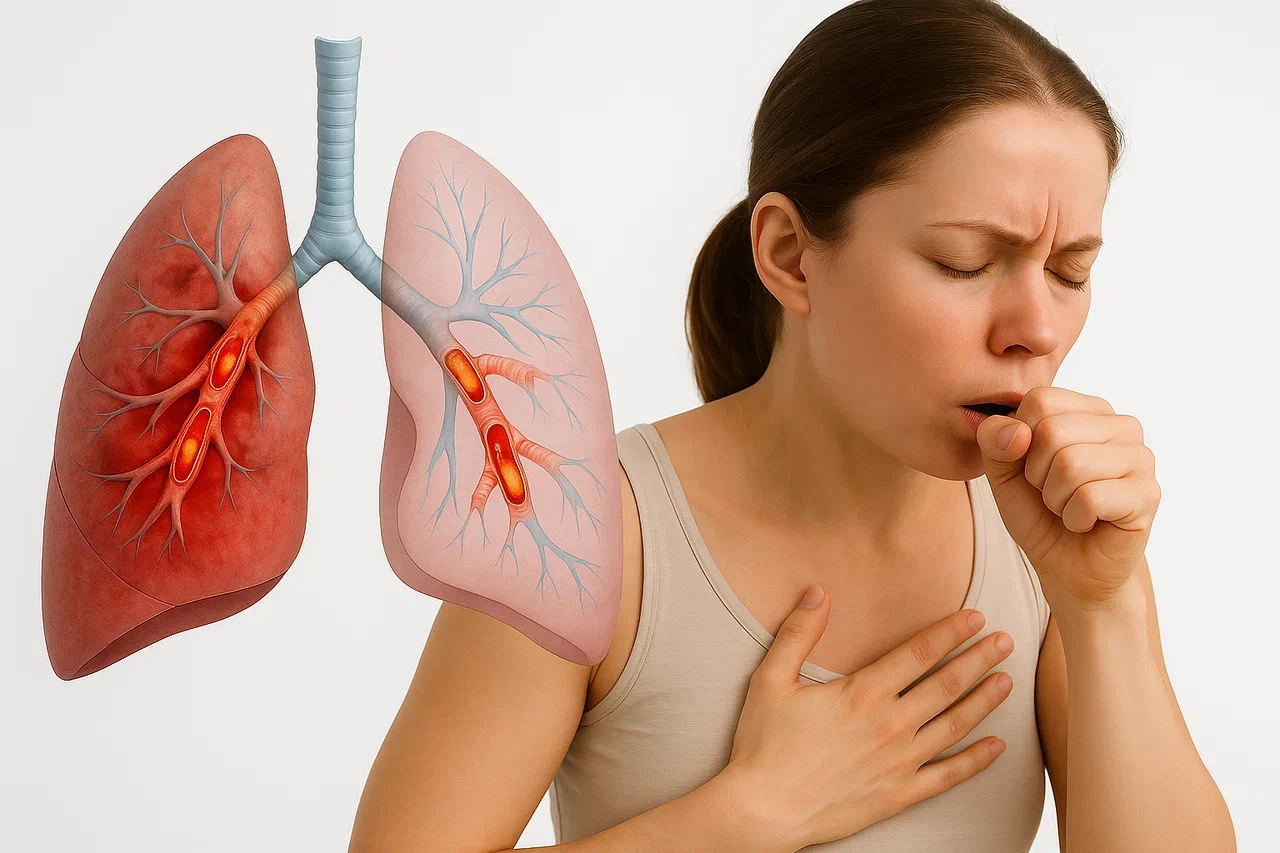
Чаще бронхит вызывают вирусы ОРВИ, кори, краснухи, гриппа и парагриппа, реже бактерии — пневмококки, гемофильная и синегнойная палочка, и грибы. Инфекция попадает в организм воздушно-капельным, контактно-бытовым путем, с кровью из очагов хронической инфекции.
При благоприятных условиях, несостоятельности иммунной системы возбудители через носоглотку-миндалины-гортань-трахею постепенно достигают бронхиального дерева, адсорбируются на слизистых оболочках, и запускают воспалительный процесс. На месте повреждения расширяются сосуды, усиливается кровоток, образуется отек. Повышенная секреция слизи затрудняет процесс очищения дыхательных путей, нарушает проходимость бронхов и бронхиол.
Острый неинфекционный бронхит провоцируют факторы, которые снижают резистентность организма:
-
местное и общее переохлаждение;
-
ранее перенесенные заболевания;
-
физико-химические раздражители: горячий и холодный воздух, пары кислот, пыль;
-
неблагоприятные социально-бытовые условия, производственная среда;
-
нерациональное питание;
-
нарушение дыхания через нос;
-
расстройства кровообращения;
-
очаги хронических инфекций в носоглотке.
К возникновению острого бронхита предрасполагает авитаминоз, курение, алкоголь, ожирение, иммунодефициты, пожилой и детский возраст.
Острый бронхит у детей
У детей первого года жизни основной возбудитель бронхита — респираторно-синцитиальная инфекция (РС-инфекция). Этот тип вируса размножается в респираторном тракте, и поражает нижние дыхательные пути. Передается воздушно-капельным путем. После перенесенного заболевания формируется нестойкий иммунитет, поэтому возможны повторные и неоднократные случаи инфицирования. Распространенность РС-инфекции повсеместная, с сезонными вспышками зимой и ранней весной.
На втором году жизни значимость вирусов изменяется: в структуре возбудителей преобладают аденовирусы и энтеровирусы. У детей дошкольного возраста лидирующие позиции занимают микоплазмы, риновирусы. Причиной бронхита может быть вирус кори, простого герпеса, эпидемического паротита, коронавирус.
Вторичный бронхит у детей развивается на фоне гранулематозного воспаления тонкого кишечника (болезни Крона), обструкции бронхов инородным телом, после пересадки сердца, легких, костного мозга.
В группу риска входят дети на искусственном вскармливании, младше шести месяцев, недоношенные, из многоплодной беременности. Болезнь тяжелее переносят дети с врожденными пороками сердца и легких.
Классификация
По механизму возникновения выделяют первичный бронхит — самостоятельное заболевание, и вторичный — отягощает течение других патологий.
По этиологическому признаку острый бронхит бывает:
-
инфекционного происхождения — воспаление запускают вирусы, бактерии, грибы;
-
неинфекционного происхождения — воздействие на бронхи оказывают аллергены, токсические вещества (кислоты, щелочи), физические факторы (горячий и холодный воздух, колебания атмосферного давления);
-
смешанного происхождения — причина воспаления объединяет инфекционные и неинфекционные факторы;
-
неизвестного происхождения.
По уровню поражения дыхательных путей различают:
-
трахеобронхит — патологический процесс распространяется на оболочки трахеобронхиального дерева;
-
воспаление бронхов среднего калибра;
-
бронхиолит — в воспалительный процесс вовлекаются мелкокалиберные бронхиолы.
По характеру воспаления острый бронхит имеет две формы:
-
Слизистую. Проявляется отхаркивание прозрачной слизи, без запаха.
-
Гнойную. Характеризуется отделением гнойной зловонной мокроты. Возникает в условиях присоединения к вирусной инфекции бактериальной
С учетом тяжести течения заболевания выделяют легкую, среднюю и тяжелую форму. По сохранению проходимости дыхательных путей различают обструктивный и необструктивный бронхит.
Симптомы
Клиническую картину острого бронхита определяет причина воспаления, степень поражения бронхов, вовлеченность других отделов дыхательных путей.
Ранние симптомы заболевания возникают на 3‒7 сутки с момента заражения, и схожи с проявлениями ОРВИ:
-
субфебрильная температуры тела до 37.1‒38°С;
-
заложенность носа и выделения;
-
боль и першение в горле;
-
мышечная слабость;
-
ломота в теле;
-
осиплость голоса.
Через 3‒5 дней присоединяются признаки интоксикации и дыхательной недостаточности:
-
кашель,
-
одышка,
-
боль за грудиной,
-
свистящее дыхание,
-
лихорадка,
-
повышение температуры тела до 39°С.
При легком течение может сохраняться физиологическая температура. При инфекционном бронхите, вызванным возбудителем кори, краснухи, паротита на первый план выходят симптомы основного заболевания.
Типичный признак острого бронхита — приступообразный навязчивый кашель. В дебюте заболевания кашель сухой, завершается откашливанием скудной слизистой мокроты. При интенсивных кашлевых атаках пациенты жалуются на болезненные ощущения в груди, под лопатками, в нижней части живота.
В течении 5‒7 дней кашель становится менее интенсивным, мягким и влажным. Покашливание может сохраняться длительное время, и беспокоить даже после выздоровления. Кашель, который продолжается более месяца, указывает на развитие осложнений.
При затяжном остром бронхите в воспалительный процесс вовлекаются бронхиолы, сужается просвет бронхов, развивается обструкция, нарушаются процессы кровообращения и газообмена. Присоединение бронхиолита осложняет общее состояние пациента, появляются признаки легочно-сердечной недостаточности, цианоз, бледность кожи.
Мокрота
В дебюте заболевания мокрота слизистая, скудная или вообще отсутствует. Постепенно объем слизи увеличивается, изменяется окрас на зеленый цвет. Это не показатель присоединения микробной инфекции.
При бактериальном воспалении мокрота становится густой, зелено-желтого цвета, со зловонным запахом. В мокроте иногда присутствуют прожилки крови, что связано с повышенной ранимостью слизистой оболочки бронхов.
Осложнения
Частые эпизоды острого бронхита до 2‒3 раз за год увеличивают риск хронизации заболевания.
Наиболее частые осложнения острого бронхита:
-
бронхиолит,
-
бронхопневмония,
-
легочно-сердечная недостаточность,
-
эмфизема (вздутие) легких,
-
хроническая обструктивная болезнь легких,
-
мукостаз.
У детей, перенесших бронхит, возрастает риск бронхиальной астмы в будущем. В тяжелом случае развивается легочная гипертензия, хроническая сердечная недостаточность, респираторный дистресс-синдром. Все эти состояния угрожают здоровью и жизни ребенка, и могут привести к смерти.
Диагностика

Первичную диагностику острого бронхита проводит терапевт, пульмонолог. Для подтверждения заболевания учитывают клинические проявления, жалобы пациента, аускультативные данные, результаты лабораторных и инструментальных исследований.
Основные методы диагностики острого бронхита:
-
иммунологический и биохимический анализ крови,
-
общий анализ мочи,
-
посев мокроты на микрофлору.
Рентгенографию грудной клетки при остром бронхите не назначают. Исследование проводят в случае тяжелого течения заболевания, при затяжном кашле более 2‒3 недель, необычной аускультативной картине. Рентгенография позволяет исключить пневматический процесс, обструкцию бронхолегочного дерева инородным предметом, онкологические заболевания, другие осложнения со стороны дыхательной системы.
По показаниям назначают другие инструментальные методы исследования: бронхоскопию, бронхографию, эхокардиографию, спирометрию.
В процессе диагностики необходимо исключить другие заболевания со схожей симптоматикой: пневмонию, бронхиальную астму, муковисцидоз легких, туберкулез, рак легких.
Терапия
Лечение неотягощенного бронхита амбулаторное. При среднетяжелой и тяжелой форме пациента госпитализируют в отделение пульмонологии. В остром периоде показан постельный режим, обильное теплое питье до 2 л в день, молочно-растительная диета. На время лечения и восстановления необходимо отказаться от алкоголя, курения.
Важно! В комнате, где находится пациента, важно поддерживать влажность воздуха на уровне 65‒80%, так как при сухом воздухе кашель усиливается.
Основу лечения острого инфекционного бронхита составляют противовирусные препараты. Антибактериальные препараты назначают при наслоении бактериальной инфекции, ярко-выраженном воспалении, затяжном течение острого бронхита.
При сухом кашле принимают противокашлевые препараты, которые подавляют кашлевой рефлекс, переводят сухой кашель в продуктивный. При увеличении объема выделяемой мокроты используют муколитики, отхаркивающие препараты, щелочные ингаляции, которые разжижают слизь и ускоряют ее отток наружу. Отхождение мокроты облегчает массаж грудной клетки и спины, вибрационный массаж.
По показаниям и с учетом клинических проявлений назначают адренолитики для снятия бронхоспазма, антигистаминные препараты, стероидные гормоны, жаропонижающие, нестероидные противовоспалительные средства.
После стихания острых симптомов в курс лечения добавляют физиопроцедуры: массаж, светолечение ультрафиолетовыми лучами (УФО), магнитотерапию, ЛФК. Рекомендовано принимать витаминно-минеральные комплексы, иммуномодуляторы.














_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






