Виды и классификация кандидоза

Кандидозная инфекция может протекать в различных формах, что определяет тактику лечения и прогноз. Классификация строится на нескольких критериях.
По локализации воспалительного процесса:
Вульвовагинальный кандидоз (ВВК). Наиболее частая форма у женщин, при которой поражаются одновременно вульва и слизистая оболочка влагалища.
Кандидозный баланит/баланопостит. Поражение головки полового члена и крайней плоти у мужчин (кандидоз полового члена).
Кандидоз кожи и ногтей. Локализуется в крупных складках кожи (паховых, подмышечных), межпальцевых промежутках или на ногтевых пластинах.
Кандидоз слизистых оболочек полости рта (орофарингеальный кандидоз). Проявляется белым творожистым налетом на языке, деснах, внутренней поверхности щек.
Кандидоз внутренних органов (висцеральный). Тяжелая форма, при которой грибок поражает пищевод, кишечник, бронхи, легкие. Встречается редко, на фоне резкого угнетения иммунитета.
По характеру течения заболевания:
Острый кандидоз. Ярко выраженные симптомы воспаления, длящиеся не более 2 месяцев. Хорошо поддается стандартному курсу противогрибковой терапии.
Хронический (рецидивирующий) кандидоз. Диагноз ставится при наличии 4 и более эпизодов четко выраженной молочницы в течение одного года. Такая форма требует углубленного обследования для выявления глубинных причин и длительной, продуманной стратегии лечения.
Кандидоносительство. Состояние, при котором грибы рода Candida обнаруживаются в анализах, но никаких клинических симптомов и жалоб у женщины нет. В специфическом лечении не нуждается, но требует наблюдения.
Основным возбудителем заболевания (в 80-90% случаев) является Candida albicans, но существуют и другие виды (Candida glabrata, Candida krusei, Candida tropicalis), которые могут вызывать нетипичные, более устойчивые к стандартной терапии формы.
Причины и факторы риска развития молочницы
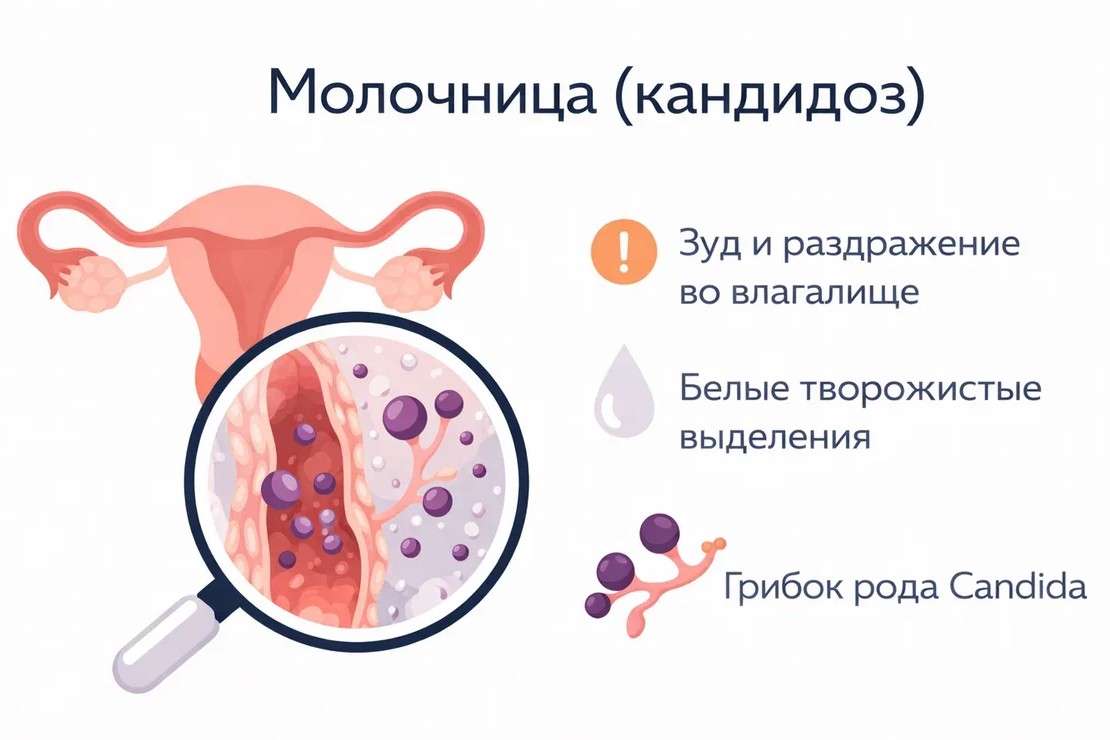
Основная причина развития молочницы - это не просто наличие грибка, а нарушение естественного баланса микрофлоры и создание благоприятных условий для бесконтрольного размножения условно-патогенных грибков. Ключевым фактором является снижение количества полезных лактобактерий, которые в норме создают защитную кислую среду и сдерживают рост патогенов.
Факторы, провоцирующие развитие заболевания:
- Снижение общего и местного иммунитета: длительные стрессы, хроническое переутомление, недосыпание, перенесенные инфекционные заболевания (ОРВИ, грипп), ВИЧ-инфекция.
- Гормональные изменения и эндокринные нарушения: повышение уровня прогестерона и физиологическое снижение иммунитета на фоне беременности, прием гормональных контрацептивов с высоким содержанием эстрогенов, сахарный диабет (высокий уровень глюкозы в крови и тканях - отличная питательная среда для Candida), заболевания щитовидной железы, дисфункция яичников и др.
- Антибактериальная терапия. Прием антибиотиков широкого спектра действия - одна из самых частых причин. Антибиотики уничтожают не только вредные, но и полезные бактерии (лактобациллы), что приводит к дисбиозу влагалища.
- Недостаточная или, наоборот, чрезмерно агрессивная гигиена с использованием щелочного мыла, спринцеваниями, вымывающими защитную микрофлору.
- Ношение тесного, синтетического нижнего белья, создающего «парниковый эффект» - теплую и влажную среду.
- Длительное использование ежедневных прокладок и тампонов.
- Питание: рацион, богатый простыми углеводами (сладости, выпечка), дрожжевыми продуктами, способствует росту грибковой флоры.
- ИППП и другие гинекологические заболевания: наличие скрытых инфекций (хламидиоз, трихомониаз, микоплазмоз) или бактериального вагиноза нарушает местный иммунитет и может маскироваться под симптомы молочницы.
- Хронические заболевания кишечника (дисбактериоз, колиты) - из-за анатомической близости может происходить обмен микрофлорой.
Симптомы и проявления молочницы
Получите консультацию у специалистов:
Клиническая картина заболевания может варьироваться от стертых форм до ярко выраженного воспалительного процесса. Для острой стадии характерны:
При хронической рецидивирующей форме симптомы могут быть менее выраженными. Выделения не всегда творожистые, зуд умеренный, но постоянный.
|
Симптом / Признак |
Острая форма |
Хроническая рецидивирующая форма |
Кандидозный баланит (мужчины) |
|---|---|---|---|
|
Выделения |
Обильные, густые, белые или желтовато-белые, консистенция творога или свернувшегося молока, без запаха или с кисловатым запахом |
Выделения не всегда творожистые, более скудные |
Белый творожистый налет на головке полового члена |
|
Зуд и жжение |
Интенсивный, нестерпимый, усиливается после подмывания, мочеиспускания, полового акта, к вечеру |
Умеренный, но постоянный и периодический |
Зуд и жжение в области головки полового члена |
|
Отек и гиперемия |
Слизистая влагалища и вульвы отечная, покрасневшая, мелкоточечные высыпания |
Менее выраженные, возникают при обострениях |
Покраснение головки полового члена, отек крайней плоти |
|
Налет |
Виден белый творожистый налет на слизистой; при снятии налета обнажается ярко-красная, иногда кровоточащая эрозированная поверхность |
Налет может отсутствовать или быть слабо выраженным |
Белый налет на головке полового члена |
|
Дискомфорт и боль |
Диспареуния (боль при половом акте), саднение и раздражение в промежности |
Менее выраженный дискомфорт |
Болезненность при половом акте, дискомфорт |
Диагностика вагинального кандидоза
Постановка диагноза «молочница» не должна основываться только на жалобах пациента. Схожие симптомы могут возникать при бактериальном вагинозе, трихомониазе, атрофическом вагините и других состояниях. Поэтому обязательна комплексная диагностика, которую назначает врач-гинеколог.
Обследование начинается с консультации и гинекологического осмотра. Врач собирает анамнез, частоту рецидивов, оценивает состояние слизистой оболочки влагалища и шейки матки в зеркалах. При кандидозе визуально определяется гиперемия, отек, характерные творожистые выделения и налеты.
Ключевой этап - это лабораторные исследования. Врач может назначить следующие анализы:
Микроскопия мазка (бактериоскопия). Взятый материал из влагалища, цервикального канала и уретры окрашивается и изучается под микроскопом. Это позволяет визуально обнаружить споры и псевдомицелий грибов Candida, а также оценить общее состояние микрофлоры, количество лейкоцитов (признак воспаления).
Культуральное исследование (бакпосев). Выделения помещаются на специальную питательную среду с последующей идентификацией выросших колоний. Это «золотой стандарт» диагностики, который не только подтверждает наличие грибка, но и определяет его вид (C. albicans или non-albicans), а также чувствительность к различным противогрибковым препаратам. Это критически важно при хронической и рецидивирующей форме.
ПЦР-диагностика. Высокоточный метод, позволяющий обнаружить даже небольшое количество грибка. Чаще используется для комплексного выявления возбудителей ИППП.
Дополнительно в план обследования, например, при частых рецидивах, могут быть включены и другие исследования - анализ крови на глюкозу и гликированный гемоглобин (для исключения сахарного диабета), обследование на дисбактериоз кишечника, кольпоскопия (при подозрении на патологию шейки матки) и др.
Лечение молочницы

Молочница требует профессионального подхода, основанного на точной диагностике и комплексной терапии. Самолечение часто приводит к временному исчезновению симптомов, но не устраняет причину заболевания, что неизбежно ведет к переходу процесса в хроническую, рецидивирующую форму с развитием устойчивости грибка к стандартным препаратам.
Ключевой принцип: диагностика перед лечением
Успех терапии на 50% зависит от правильной диагностики. Симптомы молочницы схожи с бактериальным вагинозом, трихомониазом, атрофическим вагинитом и другими инфекциями. Без лабораторного подтверждения и определения чувствительности возбудителя к антимикотикам назначенное лечение может быть неэффективным. Особенно это критично при рецидивирующих формах, когда под маской молочницы могут протекать смешанные инфекции или системные нарушения. Врач-гинеколог назначает комплексное обследование: микроскопию мазка, культуральное исследование (бакпосев) для определения вида Candida и чувствительности к препаратам, при необходимости - ПЦР-диагностику. Дополнительно проводятся анализы крови на глюкозу, гликированный гемоглобин (для исключения сахарного диабета), обследование на дисбактериоз кишечника, что позволяет выявить фоновые состояния, провоцирующие рецидивы.
Методы лечения молочницы
Выбор терапии зависит от стадии, характера течения заболевания и наличия осложнений. Лечение назначается исключительно врачом и включает:
Местные противогрибковые препараты. Применяются при неосложненных острых формах молочницы. Вагинальные свечи, таблетки и кремы создают высокую концентрацию действующего вещества непосредственно в очаге воспаления, имеют минимальные системные побочные эффекты. Курс лечения, в зависимости от препарата и тяжести процесса, варьируется от 1 до 14 дней.
Препараты системного действия (пероральные таблетки и капсулы). Назначаются при хронических, рецидивирующих, осложненных формах, при неэффективности местной терапии или висцеральном кандидозе. Действующее вещество, распределяясь в кровотоке, воздействует на все очаги инфекции в организме. Часто используются в виде однократного приема или короткого курса с высокой эффективностью.
Восстановление микрофлоры (эубиотики и пробиотики). После завершения основного противогрибкового лечения для профилактики рецидивов назначаются препараты, содержащие штаммы полезных лактобактерий (в виде вагинальных капсул или пероральных средств). Это способствует восстановлению защитной кислой среды и барьерной функции слизистой оболочки.
Иммунокорригирующая и общеукрепляющая терапия. При хронических рецидивирующих формах рекомендуются витаминно-минеральные комплексы (витамины группы В, С, цинк, селен), адаптогены, которые повышают общую устойчивость организма.
Лечение полового партнера. Хотя мужчины часто являются бессимптомными носителями, при наличии у женщины рецидивирующего кандидоза или появлении признаков баланопостита (покраснение, зуд, белый налет), партнеру назначается противогрибковая терапия по рекомендации уролога. Это предотвращает «маятниковую» передачу инфекции.
Коррекция фоновых заболеваний. Обязательна нормализация уровня сахара в крови при сахарном диабете, лечение дисбактериоза кишечника, восстановление гормонального фона, коррекция любых заболеваний щитовидной железы и других эндокринных нарушений, которые являются главными провокаторами рецидивов.
Практические рекомендации во время лечения
Соблюдение рекомендаций врача в период лечения - условие успеха. Пройдите полный курс терапии, даже если симптомы исчезли через 1-2 дня. Неоконченное лечение позволяет выжить наиболее устойчивым колониям грибка, что приводит к быстрому рецидиву.
Обязательные меры:
- Воздержитесь от половых контактов на время лечения и 2-3 дня после его завершения
- Ограничьте в рационе сладости, выпечку, дрожжевой хлеб (они способствуют росту грибка)
- Носите нижнее белье из натурального хлопка, избегайте синтетики, которая создает парниковый эффект
- Используйте специальные средства для интимной гигиены с нейтральным pH, избегайте агрессивного мыла и спринцеваний, вымывающих полезную микрофлору
- Исключите ежедневные прокладки, тампоны во время лечения
Профилактика рецидивов и долгосрочное наблюдение
При рецидивирующей форме молочницы (4 и более эпизодов в год) задачей врача и пациента становится выявление и устранение тех системных нарушений (эндокринных, иммунологических, кишечных), которые провоцируют обострения. Только такой комплексный подход под постоянным контролем гинеколога позволяет достичь стойкой ремиссии, предотвратить развитие осложнений и улучшить качество жизни. Врач составляет долгосрочный план наблюдения, включающий периодическое обследование, профилактический прием препаратов при необходимости и образовательные рекомендации для предотвращения рецидивов.











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






