Виды сакроилеита
Классификация заболевания основана на причине воспаления, характере течения патологического процесса и его локализации. Правильное определение вида сакроилеита критически важно для выбора тактики лечения.
|
Вид |
Описание |
|---|---|
|
Инфекционный (септический) сакроилеит |
Вызван проникновением в сустав патогенных микроорганизмов. Может быть гнойным (неспецифическим, вызванным стафилококками, стрептококками) или специфическим (при туберкулезе, сифилисе, бруцеллезе). Часто протекает остро, с выраженной симптоматикой. |
|
Асептический (неинфекционный) сакроилеит |
Наиболее распространенная форма, где воспаление имеет аутоиммунную или дегенеративную природу. |
|
Сакроилеит на фоне спондилоартритов |
Является ключевым диагностическим признаком анкилозирующего спондилита (болезни Бехтерева), псориатического артрита, артрита при болезни Крона. Обычно двусторонний. |
|
Дегенеративно-дистрофический |
Возникает на фоне остеоартроза (артроза) крестцово-подвздошных сочленений из-за возрастных изменений, постоянных микротравм и нагрузок. |
|
Травматический |
Развивается вследствие повреждения связок и тканей сустава при травмах таза, падениях, тяжелых родах. |
|
Реактивный сакроилеит |
Воспаление является "реакцией" на наличие инфекции в другом органе (урогенитального или кишечного тракта), без прямого проникновения возбудителя в сустав. |
По характеру течения и локализации выделяют острый и хронический, одно- и двусторонний (правосторонний, левосторонний или симметричный), первичный (воспаление начинается непосредственно в суставе) и вторичный (как проявление другого заболевания) сакроилеит.
Причины сакроилеита
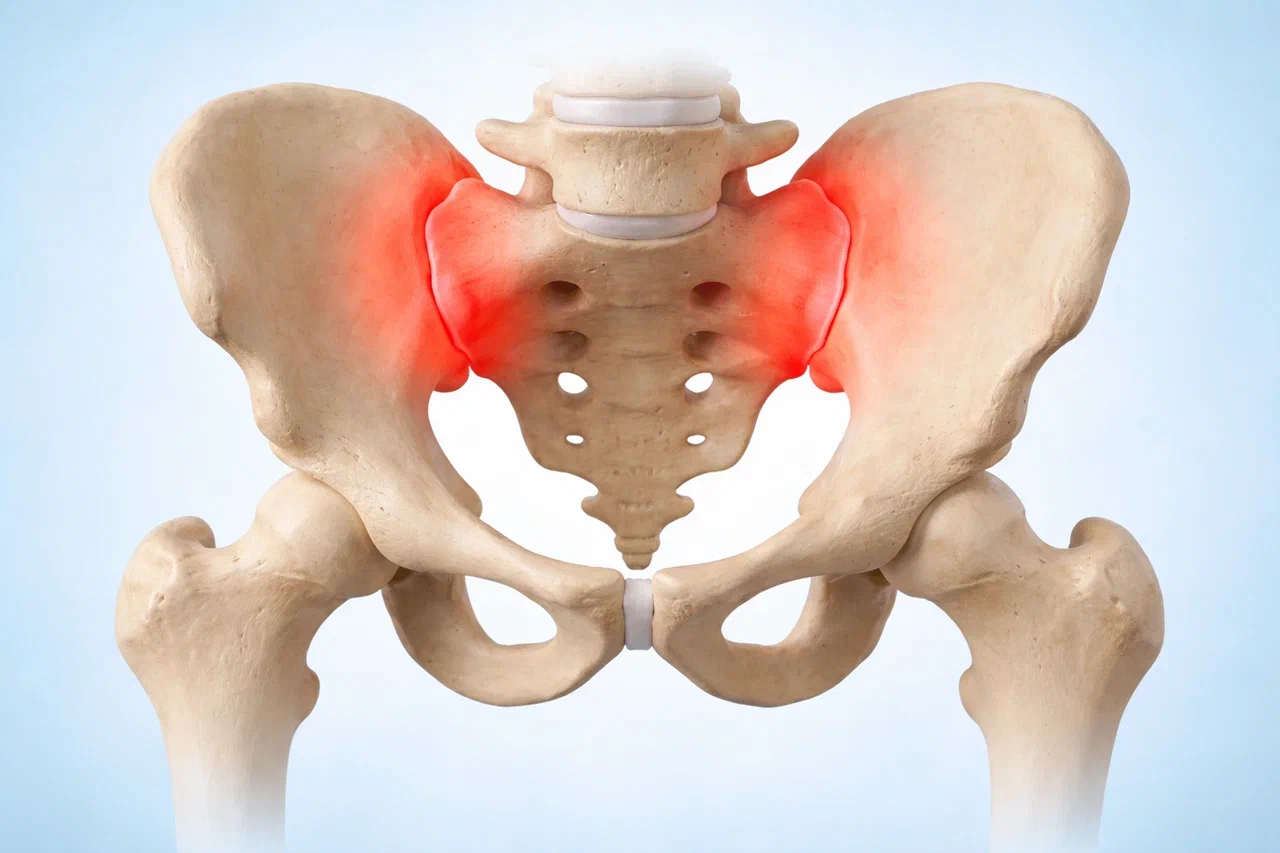
Патогенез воспалительного процесса в крестцово-подвздошном суставе обусловлен воздействием различных факторов, которые приводят к повреждению суставных поверхностей, связок и запускают каскад воспалительных реакций. Наиболее частые причины описаны далее.
Аутоиммунные процессы
Ведущая причина хронического асептического сакроилеита. При таких заболеваниях, как анкилозирующий спондилит, иммунная система ошибочно атакует собственные ткани сустава (синовиальную оболочку), вызывая хроническое воспаление, которое в итоге может привести к сращению (анкилозу) суставных поверхностей.
Инфекции
Патогенные микроорганизмы могут проникать в сустав гематогенным путем (с током крови) из очагов хронической инфекции в организме или контактным путем из соседних инфицированных органов или тканей. Также возможно прямое попадание возбудителя при открытых травмах или хирургических вмешательствах. Возбудителями могут быть бактерии (стафилококк, туберкулезная палочка), реже - вирусы или грибки.
Дегенеративно-дистрофические изменения
Постоянные чрезмерные нагрузки на сустав, связанные с тяжелым физическим трудом, ожирением, спортом, а также возрастные изменения хрящевой ткани приводят к развитию остеоартроза (артроза) крестцово-подвздошного сочленения с вторичным воспалением.
Травмы и перегрузки
Острые повреждения (переломы костей таза, разрывы связок) или хроническая микротравматизация (например, при беременности, работе, связанной с долгим сидением или вибрацией) служат пусковым механизмом для развития посттравматического воспаления.
Нарушения обмена веществ и гормональные изменения
Воспаление в суставе может сопровождать такие патологии, как подагра, а также возникать в период беременности из-за физиологического размягчения связок и повышенной нагрузки.
Симптомы сакроилеита
Получите консультацию у специалистов:
Клиническая картина сакроилеита зависит от его вида и стадии заболевания, но ключевым проявлением всегда является болевой синдром. Важно отметить, что симптомы могут имитировать другие заболевания позвоночника и таза.
Боль - основной симптом. Она локализуется глубоко в нижней части спины, крестце, ягодицах. Часто боль иррадиирует (отдает) по задней поверхности бедра, в паховую область, реже - в голень, что может имитировать ишиалгию (ущемление седалищного нерва). При одностороннем сакроилеите пациенты стараются перенести вес тела на здоровую ногу. Боль ноющая, глубокая, иногда простреливающая. Ее отличительная черта - усиление при длительном сидении или стоянии, при наклонах и поворотах туловища, при подъеме по лестнице, при надавливании на область сустава, а также ночью и утром, с постепенным уменьшением после легкой разминки (особенно характерно для воспаления при болезни Бехтерева).
Также при сакроилеите может отмечаться ощущение скованности и тугоподвижности в пояснично-крестцовой области, особенно выраженное после периода покоя. В острый период, особенно при инфекционной форме, может наблюдаться отек, покраснение кожи и локальное повышение температуры над пораженным суставом. При гнойном или активном аутоиммунном процессе возможны лихорадка, слабость, потливость. Для уменьшения боли человек может ходить, немного согнув ноги в коленях и тазобедренных суставах, появляется "утиная" походка.
Диагностика сакроилеита
Постановка диагноза требует комплексного подхода, так как симптомы сакроилеита неспецифичны. Диагностика направлена на подтверждение воспаления в крестцово-подвздошном суставе, выявление его причины и оценку степени поражения.
На первом этапе всегда назначается консультация и физикальный осмотр. Врач (ревматолог, ортопед, невролог) подробно опрашивает пациента, выясняя характер и условия возникновения боли, проводит ряд функциональных проб (тесты на напряжение, давление), пальпацию для выявления локальной болезненности в проекции сустава. После осмотра и консультации специалист составляет план обследования. Обязательно назначаются лабораторные исследования:
- Общий анализ крови. Выявляет признаки воспаления (повышение СОЭ, уровня лейкоцитов).
- Биохимический анализ крови, С-реактивный белок.
- Ревматологические пробы. Анализ на ревматоидный фактор (часто отрицательный), HLA-B27 (генетический маркер, часто положительный при анкилозирующем спондилите).
- Анализы на инфекции. При подозрении на инфекционную природу.
Для визуализации используются инструментальные методы обследования. Рентгенография (рентген) крестцово-подвздошных сочленений - базовый метод, позволяющий увидеть грубые изменения: сужение или расширение суставной щели, эрозии, склероз, признаки анкилоза (сращения). Однако на ранних стадиях изменения могут быть не видны.
Наиболее информативный метод для ранней диагностики - это магнитно-резонансная томография. Она позволяет увидеть не только костные изменения, но и отек костного мозга, воспаление в синовиальной оболочке и окружающих мягких тканях еще до появления признаков на рентгене. Именно поэтому МРТ является «золотым стандартом» для диагностики сакроилеита при спондилоартритах.
Также для визуализации может назначаться компьютерная томография (отлично детализирует костные структуры, выявляет эрозии, склероз, аномалии строения), УЗИ (может выявить признаки воспаления мягких тканей, наличие выпота), сцинтиграфия (радиоизотопное исследование) - позволяет выявить область активного воспаления по повышенному накоплению изотопа.
Методы лечения сакроилеита

Тактика лечения сакроилеита напрямую зависит от его причины и формы. Терапия всегда комплексная и направлена на устранение воспаления, купирование болевого синдрома, сохранение функции сустава и лечение основного заболевания.
Медикаментозная терапия:
- Нестероидные противовоспалительные препараты (НПВП). Первая линия для купирования боли и воспаления при асептических формах. Применяются курсами по назначению врача.
- Антибактериальная терапия. Обязательна при подтвержденном инфекционном (гнойном) сакроилеите. Подбирается с учетом чувствительности возбудителя, часто требует длительного приема и внутривенного введения.
- Гормональные средства. Могут использоваться в виде локальных инъекций в полость сустава или периартикулярно для быстрого снятия сильного воспаления.
- Базисные противовоспалительные препараты (БПВП) и генно-инженерные биологические препараты (ГИБП). Применяются при сакроилеите, ассоциированном с анкилозирующим спондилитом или другими аутоиммунными заболеваниями. Назначаются ревматологом для подавления иммунного воспаления и контроля над течением ревматизма.
Немедикаментозное и физиотерапевтическое лечение:
- Охранительный режим. В острый период - ограничение нагрузки на сустав (избегать длительного сидения, поднятия тяжестей, прыжков). Использование ортопедических стелек, бандажей для таза.
- Физиотерапия. Назначается вне обострения. Эффективны такие процедуры, как лазеротерапия, магнитотерапия, УВЧ, ультразвук с гидрокортизоновой мазью, амплипульстерапия. Помогает уменьшить боль, отек, улучшить кровообращение.
- Лечебный массаж. Расслабляет спазмированные мышцы спины и ягодиц, улучшает трофику тканей.
- Лечебная физкультура (ЛФК). Регулярное выполнение специальных упражнений направлено на укрепление мышечного корсета, повышение гибкости позвоночника, сохранение подвижности в суставе.
Хирургическое лечение показано в ограниченном числе случаев. Например, при гнойном сакроилеите с формированием абсцесса выполняется вскрытие и дренирование гнойника. При выраженном болевом синдроме, устойчивом к консервативной терапии проводятся операции по денервации сустава или его частичной резекции. При развитии анкилоза в функционально невыгодном положении выполняется корригирующая остеотомия.
К какому врачу обратиться при сакроилеите
При появлении стойкой боли в нижней части спины, ягодицах, особенно усиливающейся в покое, следует в первую очередь обратиться к врачу-терапевту или врачу общей практики. Он проведет первичный осмотр, назначит необходимые анализы и инструментальные исследования (рентген, МРТ) и при подозрении на сакроилеит направит к узкому специалисту.
Ревматолог - это главный специалист при подозрении на асептический сакроилеит, связанный с аутоиммунными заболеваниями (анкилозирующий спондилит, псориатический артрит и др.). Ревматолог проводит углубленную диагностику, подбирает базисную и биологическую терапию, наблюдает пациента в динамике.
Ортопед-травматолог специализируется на лечении дегенеративно-дистрофических (артроз) и посттравматических форм сакроилеита, а также на реабилитации после острых состояний. Может выполнять лечебно-диагностические блокады.
Консультация невролога необходима для дифференциальной диагностики, так как боль при сакроилеите часто имитирует корешковые синдромы, ишиас, заболевания поясничного отдела позвоночника (остеохондроз, грыжи).
Хирург или гнойный хирург. Занимается лечением острых гнойных форм сакроилеита, требующих оперативного вмешательства (вскрытие абсцесса).
В процессе реабилитации важную роль играют врачи физиотерапевты и инструкторы лечебной физкультуры (ЛФК).














_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






