Виды и типы папиллом
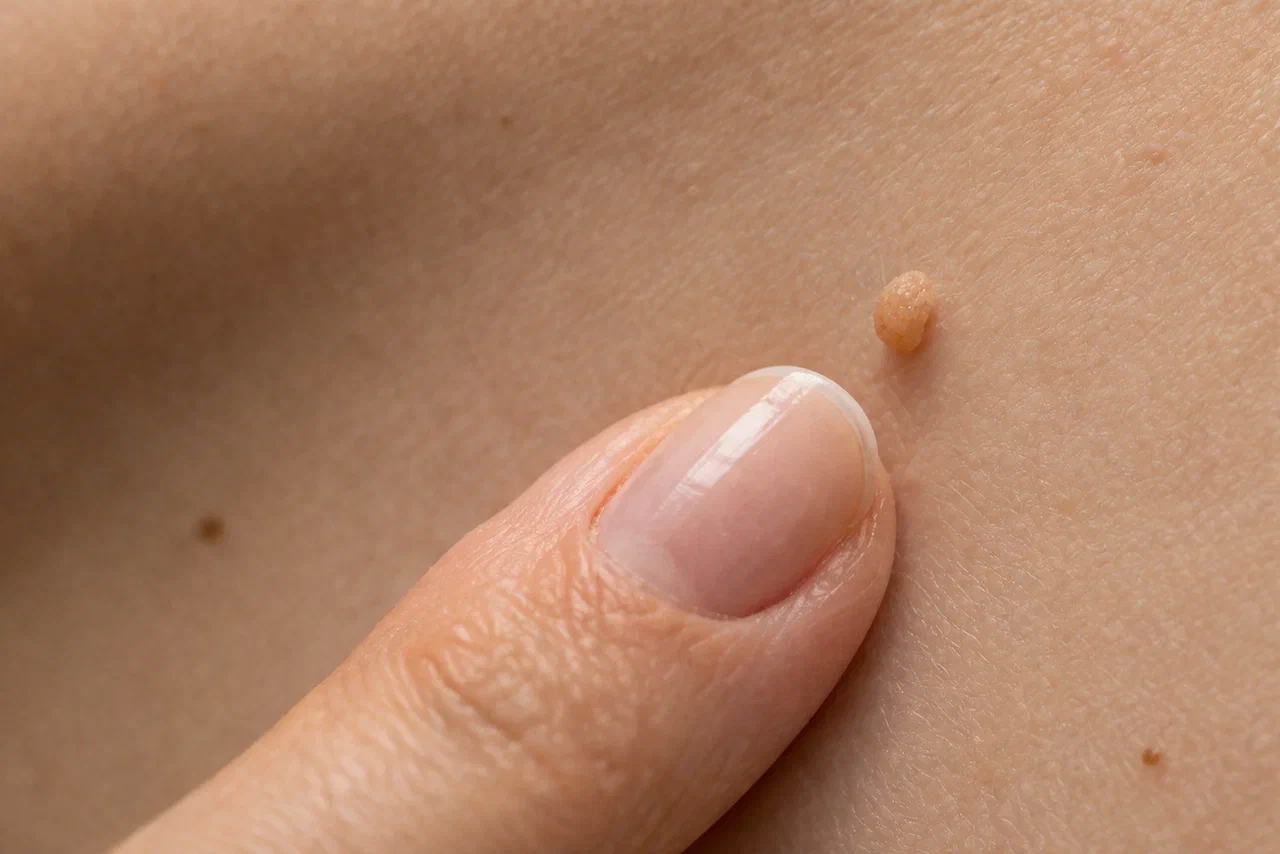
Классификация строится на двух основных принципах: по клиническим проявлениям (типу новообразований) и по онкогенному риску штамма, который их вызвал.
Клинические виды папиллом на коже и слизистых:
- Вульгарные (простые) бородавки. Плотные, ороговевшие папулы с шероховатой поверхностью. Чаще появляются на кистях рук, пальцах, коленях. Вызываются неонкогенными типами ВПЧ.
- Плоские (юношеские) бородавки. Небольшие, слегка возвышающиеся образования с гладкой поверхностью телесного цвета. Локализуются на лице, шее, тыле кистей. Часто связаны с гормональной перестройкой.
- Нитевидные папилломы (акрохорды). Мягкие удлиненные образования на тонкой ножке, цвет от телесного до коричневатого. Излюбленные места - кожа век, шеи, подмышечных впадин, паховых складок. Склонны к росту и травмированию.
- Остроконечные кондиломы (аногенитальные бородавки). Ворсинчатые, сосочковидные образования на слизистых оболочках половых органов, перианальной области, реже – в ротовой полости и гортани. Передаются преимущественно половым путем и часто ассоциированы с типами ВПЧ высокого онкогенного риска.
- Подошвенные бородавки. Глубокие, болезненные образования на стопах, окруженные валиком ороговевшей кожи. Могут мешать ходьбе.
По онкогенному риску выделяют две группы вирусов:
Первая - ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42, 43, 44 и др.). Вызывают преимущественно доброкачественные образования: остроконечные кондиломы, папилломы гортани. Редко приводят к малигнизации.
Вторая группа - ВПЧ высокого онкогенного риска (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68). Эти штаммы способны интегрировать свою ДНК в геном клетки человека, вызывая нестабильность и дисплазию, что в перспективе может привести к развитию рака шейки матки, вульвы, влагалища, полового члена, анального канала, а также опухолей ротоглотки. Типы 16 и 18 ответственны за почти 70% всех случаев рака шейки матки.
Причины и пути заражения вирусом папилломы человека
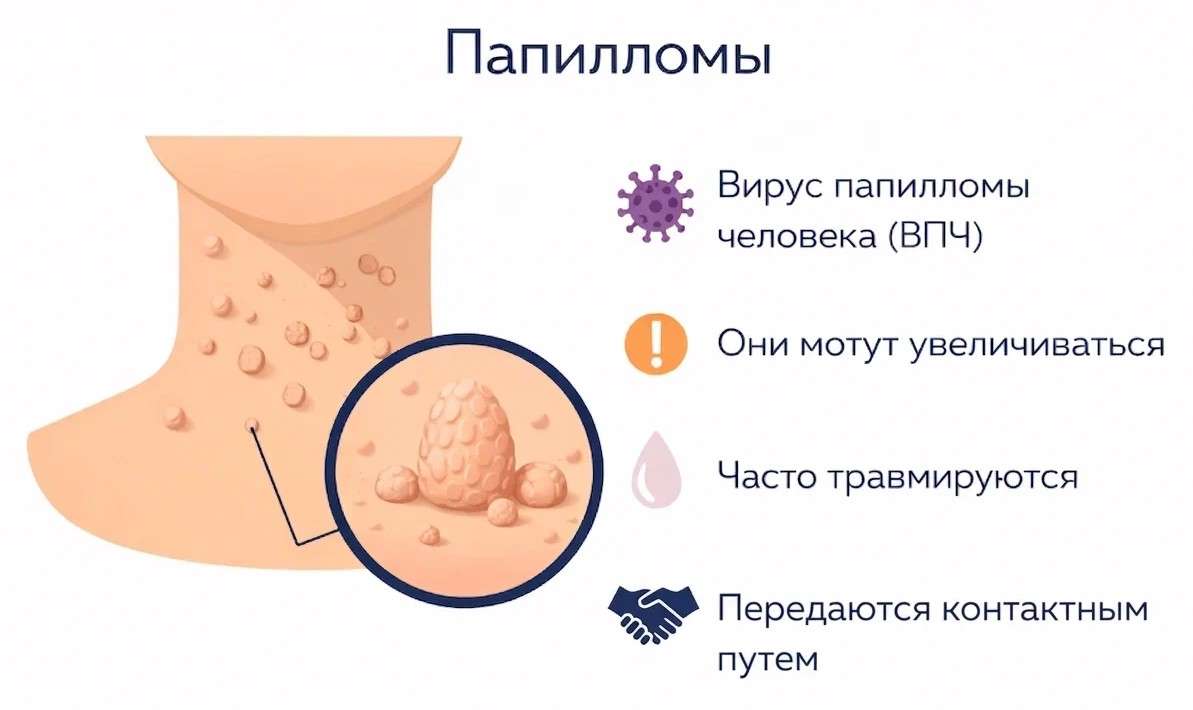
Причиной появления всех папиллом является инфицирование вирусом папилломы человека. На сегодня известно более 200 типов ВПЧ. Вирус поражает базальный слой эпителия, где может длительно существовать бессимптомно. Переход в клиническую стадию с образованием папиллом происходит при снижении иммунитета.
Основные пути передачи инфекции:
Половой путь. Является доминирующим для аногенитальных типов ВПЧ. Заражение возможно при всех формах сексуальных контактов (вагинальных, анальных, оральных). Риск увеличивается с ранним началом половой жизни, частой сменой партнеров, наличием сопутствующих ИППП.
Контактно-бытовой путь. Реализуется через микротравмы кожи при соприкосновении с инфицированными поверхностями (общие полотенца, мочалки, бритвенные принадлежности, в банях, бассейнах). Таким путем чаще передаются типы ВПЧ, вызывающие бородавки. На практике контактно-бытовой механизм передачи встречается редко.
Вертикальный путь (от матери к ребенку). Инфицирование может произойти во время родов при прохождении ребенка через родовые пути, пораженные кондиломами. Это может привести к развитию ювенильного папилломатоза гортани у новорожденного.
Аутоинокуляция (самозаражение). Перенос вируса с одного участка тела на другой, например, при бритье или расчесывании.
Также выделяют дополнительные факторы риска, которые провоцируют активацию ВПЧ. К ним относятся:
- Стойкое снижение общего и местного иммунитета.
- Хронические стрессы, переутомление.
- Длительный прием некоторых лекарств (иммуносупрессанты, цитостатики, кортикостероиды).
- Острые и хронические инфекционные заболевания (включая ВИЧ).
- Гормональные изменения (беременность, пубертатный период, менопауза).
- Хронические воспалительные заболевания половых органов.
- Вредные привычки (курение, злоупотребление алкоголем).
- Дисбиоз влагалища и кишечника.
Симптомы и проявления папилломавирусной инфекции
Получите консультацию у специалистов:
Клиническая картина ВПЧ-инфекции крайне разнообразна и зависит от типа вируса, локализации процесса и состояния иммунной системы. С учетом этих особенностей выделяют несколько форм, для которых характерны разные симптомы.
Латентная (бессимптомная) форма - это наиболее частый вариант. Вирус присутствует в организме, но не вызывает никаких изменений в эпителии, длительно протекает без клинических проявлений. Человек является носителем и может заражать других. Выявить инфекцию в этой стадии можно только с помощью ПЦР-анализа.
При субклинической форме в эпителии появляются изменения, но они не видны невооруженным глазом. Могут проявляться как незначительная шероховатость или изменение цвета слизистой. Обычно такие изменения диагностируются при кольпоскопии с проведением специальных проб.
Клиническая (манифестная) форма характеризуется появлением заметных новообразований. На коже появляются безболезненные наросты различных форм. Они причиняют пациенту косметический дискомфорт, могут сопровождаться зудом и болезненностью, особенно при постоянной травматизации (например, одеждой или бритвой). При повреждении возможно незначительное кровотечение.
Также новообразования могут появляться на слизистых оболочках половых органов (остроконечные кондиломы).
- У женщин они локализуются на малых и больших половых губах, во влагалище, на шейке матки, вокруг ануса. Могут вызывать зуд, чувство дискомфорта, болезненность при половых контактах, контактные кровотечения.
- У мужчин образования располагаются на головке полового члена, уздечке, венце головки, теле члена, мошонке, уретре, перианальной области. Симптомы аналогичны.
- Папилломы гортани и ротовой полости могут вызывать осиплость голоса, чувство инородного тела, затруднение глотания или дыхания (при обширном поражении).
Отдельно выделяют ряд симптомов, которые указывают на возможное злокачественное перерождение (при инфицировании типами высокого риска). К ним относятся длительно незаживающие язвы или эрозии на слизистой, кровянистые выделения вне менструации у женщин, боль в области малого таза. При появлении этих симптомов нужно незамедлительно обратиться к врачу.
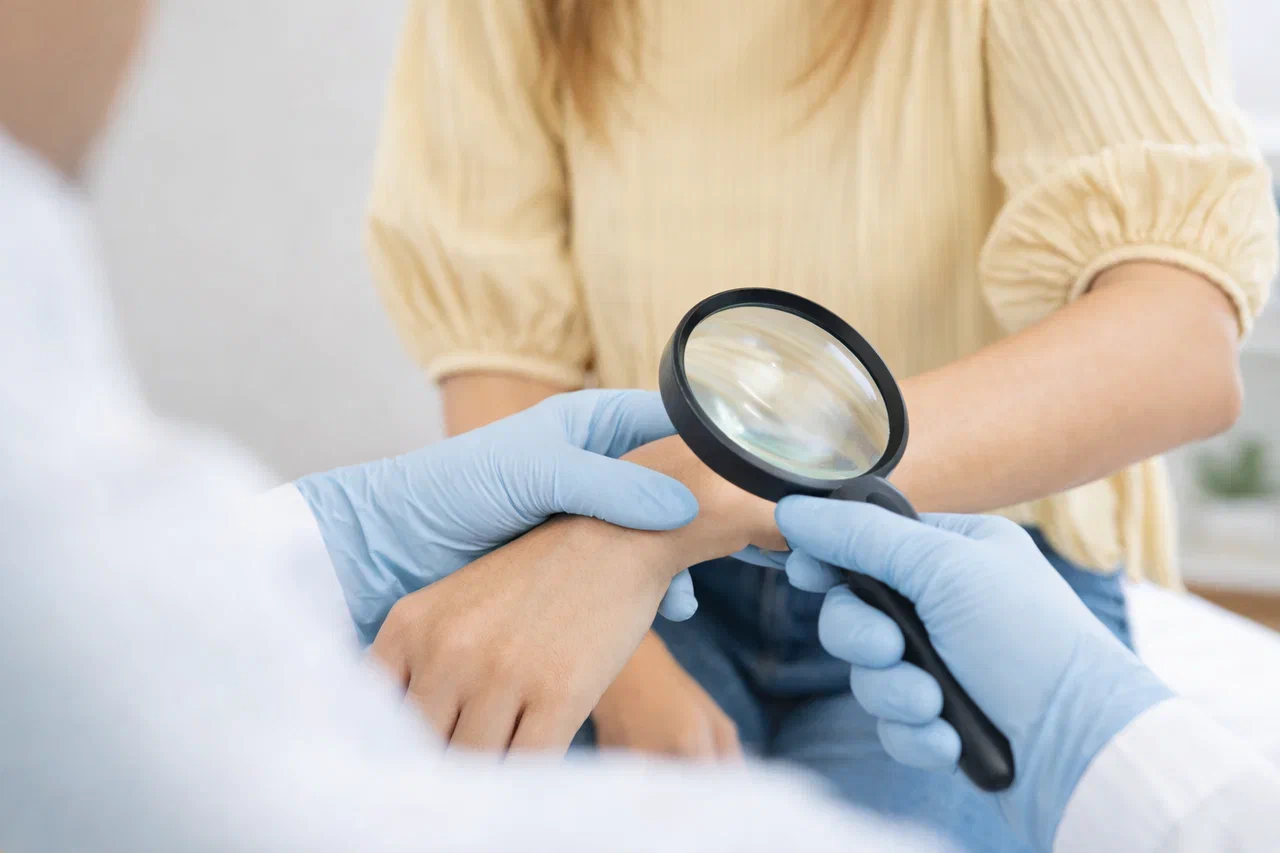
Диагностика папилломавирусной инфекции
Комплексная диагностика ВПЧ преследует несколько целей: подтвердить наличие вируса, определить его тип и онкогенный риск, оценить степень изменений в тканях и исключить злокачественные новообразования.
|
Метод диагностики |
Описание / Цель |
|---|---|
|
Консультация специалиста |
Первичный осмотр у дерматолога (при кожных проявлениях), гинеколога или уролога/андролога (при аногенитальных кондиломах). Врач оценивает характер образований, их локализацию, распространенность. |
|
Расширенная кольпоскопия |
Осмотр шейки матки и влагалища под увеличением с проведением проб с растворами уксусной кислоты и Люголя (для женщин). Позволяет выявить даже минимальные, невидимые глазу изменения эпителия, характерные для ВПЧ-поражения и дисплазии. |
|
Цитологическое исследование (ПАП-тест) |
Забор мазков-соскобов с поверхности шейки матки и цервикального канала с последующим изучением клеток под микроскопом. Скрининговый метод для раннего выявления атипичных клеток и предраковых состояний. |
|
Гистологическое исследование (биопсия) |
«Золотой стандарт» диагностики. Из подозрительных участков берется фрагмент ткани (биоптат) для детального изучения его структуры. Позволяет точно определить степень дисплазии (CIN I, II, III) и исключить инвазивный рак. |
|
ПЦР (полимеразная цепная реакция) |
|
После получения всей информации врач разрабатывает тактику лечения. Она может подразумевать как удаление самих новообразований, так и специфическое лечение, направленное на элиминацию (устранение) возбудителя.
Лечение папиллом
Комплексный подход к лечению папилломавирусной инфекции
Лечение ВПЧ-инфекции всегда комплексное и включает две основные задачи: удаление видимых проявлений и подавление активности вируса в организме. Важно понимать, что ни один из существующих методов не способен полностью элиминировать вирус из организма. Основная цель лечения - перевести инфекцию в неактивную, контролируемую стадию, удалить клинические и субклинические проявления, предотвратить развитие осложнений, в первую очередь онкологических. Выбор тактики зависит от локализации, типа образований, результатов цитологии/гистологии и общего состояния пациента.
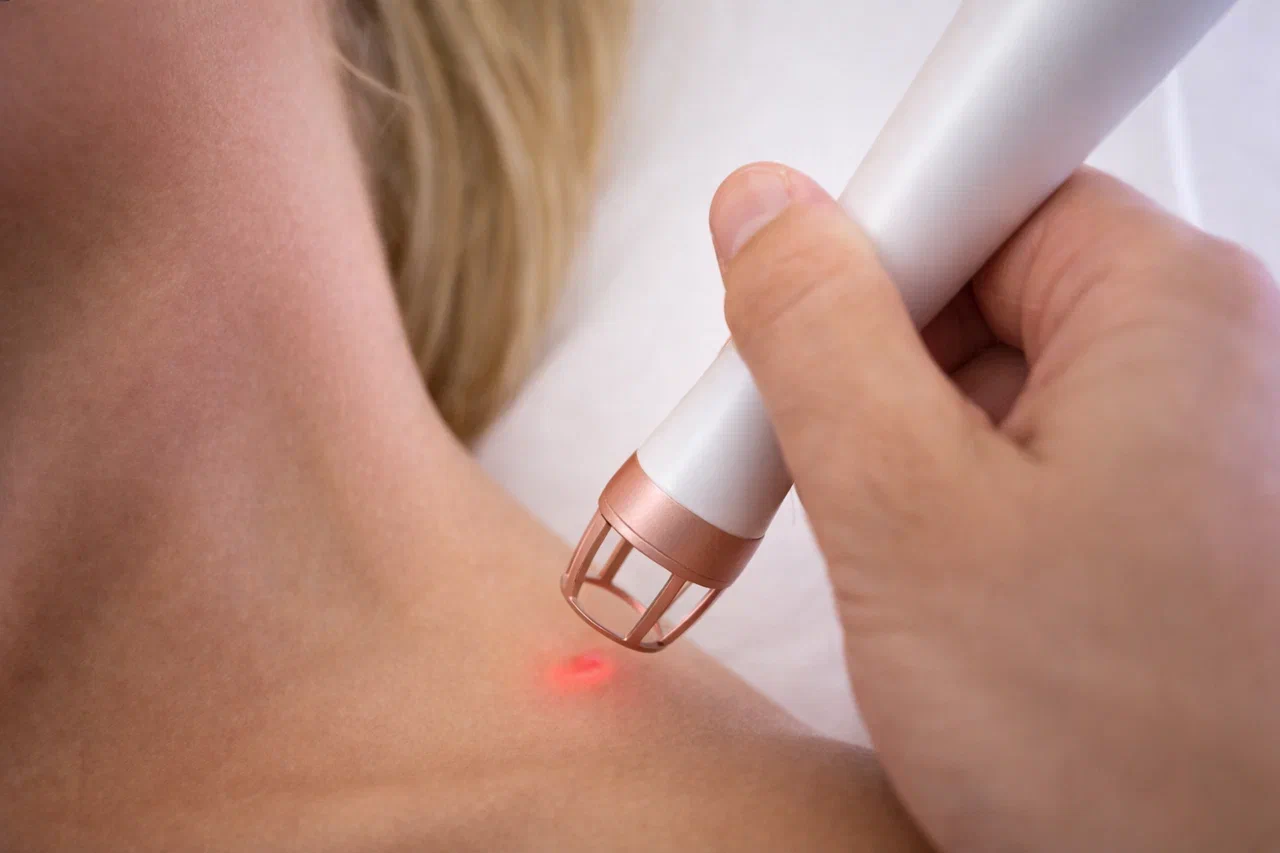
Методы удаления видимых проявлений папиллом
Деструктивные методы позволяют эффективно избавиться от бородавок и кондилом. Наш медицинский центр предлагает полный спектр современных технологий удаления с минимальными побочными эффектами и быстрой реабилитацией.
Криодеструкция (удаление жидким азотом). Воздействие сверхнизкой температурой приводит к замораживанию и некрозу папилломы. Метод бескровный, относительно безболезненный, не требует анестезии. Подходит для небольших папиллом на коже и слизистых. Может потребовать нескольких сеансов с интервалом 1-2 недели. Заживление происходит в течение 7-10 дней.
Радиоволновая хирургия (аппарат "Сургитрон"). Удаление с помощью радиоволн высокой частоты считается наиболее щадящим методом с минимальным повреждением окружающих тканей. Обеспечивает бесконтактный разрез, быстрое заживление и низкий риск рубцевания. Подходит для удаления на любых участках, включая лицо и половые органы. Во время процедуры возможно взятие образцов ткани для гистологического исследования. Процедура занимает 15-20 минут под местной анестезией.
Лазерное удаление (углекислотный лазер). Выпаривание ткани папилломы сфокусированным лазерным лучом позволяет точно контролировать глубину воздействия. Процедура обеспечивает коагуляцию сосудов (полная бескровность), отличный косметический эффект и минимальный риск рубцов. Особенно эффективна для лечения остроконечных кондилом и образований на чувствительных участках. Реабилитация составляет 7-14 дней, в течение которых следует избегать бассейнов, открытых водоемов и прямого солнца.
Электрокоагуляция. Иссечение нароста с помощью электроножа или прижигание петлей под действием высокочастотного тока позволяет контролировать глубину воздействия. На месте воздействия образуется черный струп, который отпадает через несколько дней. При удалении на лице может остаться небольшой рубец, поэтому на открытых участках лица предпочтительнее использовать альтернативные методы.
Химическая деструкция. Применение местных препаратов на основе кислот, щелочей или цитотоксических веществ для послойного разрушения патологической ткани. Чаще используется для единичных мелких образований на коже. Требует точного нанесения во избежание ожога здоровой кожи. Это доступный метод, но менее эффективный при больших или множественных папиллах.
Хирургическое иссечение скальпелем. Классическое удаление с наложением швов показано при больших размерах образований, подозрении на злокачественный процесс (для получения качественного материала для гистологии), при локализации, где применение других методов затруднено. Обеспечивает надежное удаление, но может оставить рубец.
Системная противовирусная и иммуномодулирующая терапия.
Противовирусная и иммуномодулирующая терапия назначается системно (таблетки, инъекции) или местно (кремы, гели) с целью подавления размножения вируса и повышения иммунного ответа организма. Особенно важна при рецидивирующем течении, обширных поражениях, высокоонкогенных типах ВПЧ.
Наиболее широкое применение получили интерфероны и их индукторы, иммуномодуляторы на основе инозина пранобекса (изопринозин). Эти препараты стимулируют неспецифический иммунитет, усиливают продукцию интерлейкинов и подавляют репликацию различных типов ВПЧ, включая высокоонкогенные. Также используются местные иммуномодуляторы, такие как имихимод, который является индуктором цитокинов и обладает противовирусной и противоопухолевой активностью.
Медикаментозное лечение легкой степени дисплазии включает противовирусную терапию и иммуностимуляцию. При выявлении ВПЧ высокого риска могут назначаться комбинированные курсы лечения, включающие как препараты для системного введения, так и наружные средства. Регулярный контроль показателей иммунитета и вирусной нагрузки позволяет оценить эффективность лечения и при необходимости скорректировать схему терапии.
Дифференцированная тактика лечения
Тактика лечения всегда индивидуальна и зависит от клинической формы инфекции, возраста пациента и результатов диагностики.
Для молодых женщин с остроконечными кондилами и нормальной цитологией. Часто бывает достаточно удаления видимых образований одним из деструктивных методов без системной противовирусной терапии. Однако рекомендуется назначение локальных иммуномодуляторов для профилактики рецидивов.
При выявлении ВПЧ высокого риска и легкой степени дисплазии (CIN I). Часто выбирается выжидательная тактика с усилением иммунитета и контролем через 6-12 месяцев, так как существует вероятность самостоятельной регрессии. Цитологическое исследование повторяется ежеквартально, и вопрос о необходимости хирургического лечения поднимается, если два подряд анализа подтвердили наличие дисплазии. При этом назначается противовирусная и иммуномодулирующая терапия.
При умеренной дисплазии (CIN II). Лечение может быть консервативным при правильно подобранной иммунотерапии или может потребоваться деструктивное воздействие. Выбор метода зависит от полноты видимой зоны трансформации и возраста пациентки. Применение иммуномодулирующих препаратов перед процедурой удаления способствует снижению вирусной нагрузки, что уменьшает количество рецидивов и ускоряет выздоровление.
При тяжелой степени дисплазии (CIN II-III). Обязательным является удаление патологического очага методом петлевой эксцизии, конизации шейки матки или радиоволновой терапии с последующим гистологическим исследованием и противовирусной терапией. Эксцизионные методы позволяют получить материал для детального изучения и исключить инвазивный рак. После хирургического вмешательства назначается иммуномодулирующая терапия для снижения риска рецидива.
Профилактика рецидивов
Ключевым фактором успеха является комбинация методов: деструкция внешних проявлений в сочетании с системным воздействием на вирус. После любого удаления необходим период реабилитации с тщательной гигиеной и выполнением всех рекомендаций врача для предотвращения рецидивов.
Регулярный скрининг является основой профилактики рака шейки матки и включает ПАП-тест и ВПЧ-тестирование для женщин. Даже после успешного курса лечения пациенты с выявленными типами ВПЧ высокого риска должны находиться под динамическим наблюдением у специалиста с повторным обследованием через 3-6 месяцев и затем регулярным ежегодным скринингом.
Важно помнить, что самолечение, особенно при аногенитальных кондилах, недопустимо. Неправильное удаление может привести к распространению процесса, инфицированию, рубцеванию и затруднить дальнейшую диагностику. Все процедуры должны проводиться специалистом в стерильных условиях с применением методов с доказанной эффективностью.
Наш медицинский центр предлагает комплексный подход к лечению папилломавирусной инфекции с использованием современного оборудования, опытных дерматологов и гинекологов, а также персонализированные схемы лечения в зависимости от вашего конкретного случая.











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






