Причины образования язвы желудка
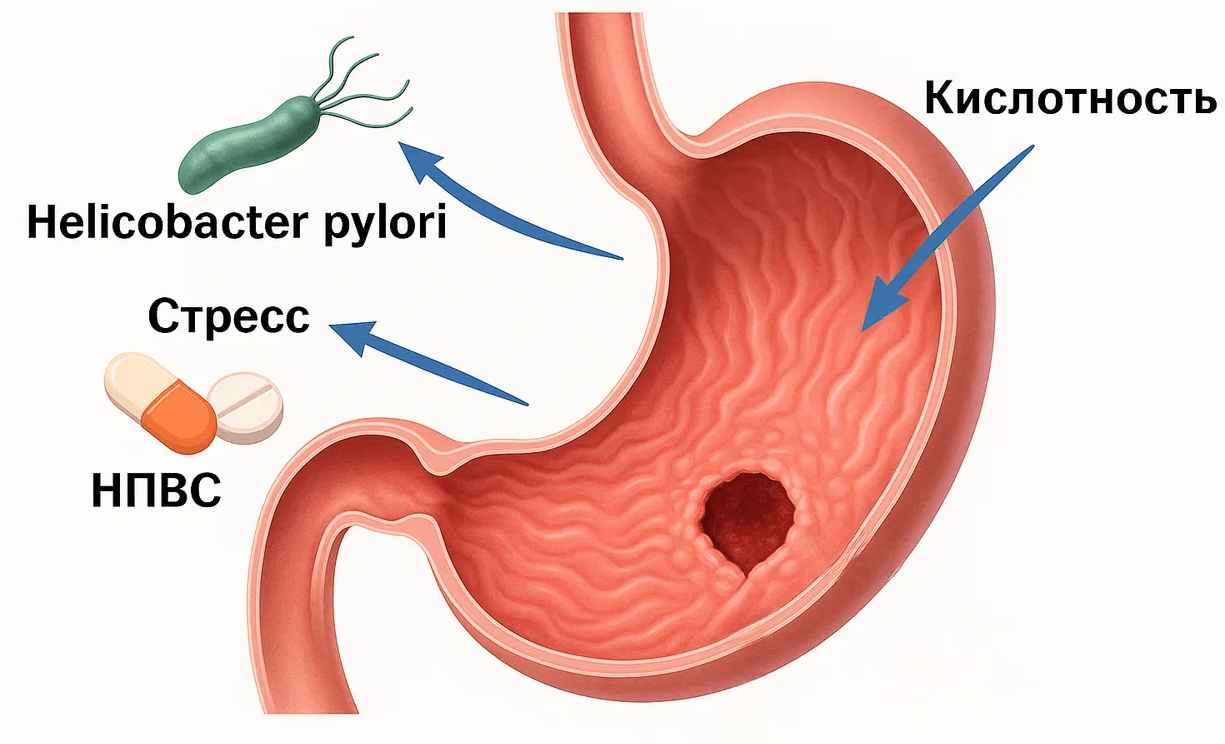
Однозначные причины развития болезни не установлены. Среди возможных:
- патогенная активность бактерии Helicobacter pylori – следствие нарушения здоровой микрофлоры;
- грубое нарушение правил питания – несистемный прием пищи, употребление кислотообразующих продуктов;
- длительное употребление агрессивных медикаментов (особенно при несоблюдении правил приема) – различные препараты калия, цитостатики, а также банальный аспирин;
- негативные эмоции и постоянные стрессы;
- эндокринные нарушения;
- длительные хронические заболевания – язва может возникать как осложнение диабета, болезни Крона, атеросклероза брюшной аорты, вирусного гепатита, целиакии, почечной и печеночной недостаточности и других заболеваний.
Основной причиной болезни считают повышенную активность бактерии Helicobacter pylori. Этот условно-патогенный микроорганизм в процессе жизнедеятельности усиленно вырабатывает вещества, изменяющие pH окружающей среды. При большом количестве бактерий их воздействие не остается бесследным для желудочной стенки – в местах скопления микроба появляется воспаление, а затем и язва, которая со временем становится глубже и шире. В этом случае остальные патогенные факторы лишь усугубляют развитие болезни.
Помимо классической формы язвенной болезни выделяют так называемые симптоматические язвы – стрессовые, токсические, эндокринные.
Стрессовые повреждения стенок желудка возникают на фоне шока, сильного стресса для организма. В режиме ЧС в организме происходит усиление выработки кортикостероидов и катехоламинов, которые усиливают секреторную активность железистой ткани желудка и сужают кровеносные сосуды, нарушая микроциркуляцию и питание тканей органа. В итоге защитные свойства слизистой стенки падают, и начинается активное воспаление с последующим изъязвлением.
Роль стресса может играть болезнь, травма, ранение, операция, сильнейшая эмоциональная или физическая перегрузка. В частности, так называемые язвы Керлинга формируются при ожоговом стрессе, язвы Кушинга – при травмах головного мозга и ЦНС в целом.
Токсические или медикаментозные повреждения возникают при длительном употреблении гастротоксических препаратов. К таковым относят большинство противовоспалительных средств, кортикостероидов, сердечных гликозидов, сульфаниламидов и нитрофуранов, антикоагулянтов, а также элементарный электролит – хлорид калия. Механизм воздействия может различаться и сильно зависит от вида препарата. Аналогичное воздействие оказывает и неправильное питание с обилием соленых, острых, кислых продуктов.
Эндокринные повреждения возникают при нарушении гормональной регуляции. Это может приводить к сбою минерального обмена и общему «закислению» организма. Наиболее выраженные явления развиваются при гиперпаратиреозе, болезни Иценко-Кушинга, гастриноме (опухоли) желудка.
Симптоматические язвы лучше поддаются излечению и после устранения причины не дают рецидивов.
Как развивается язва желудка: симптомы заболевания
Изнутри желудок выстилает слизистый слой, особо устойчивый к воздействию разъедающих желудочных соков за счет поверхностной слизи. Признаки язвы проявляются в несколько этапов:
- воспаление эпителия;
- развитие дистрофических явлений с формированием подслизистых кровоизлияний;
- переход в эрозивную фазу развития – с этого этапа начинают происходить необратимые изменения в желудочной стенке с образованием заместительной соединительной ткани;
- углубление изъязвлений с вовлечением подслизистого и мускульного слоя – сопровождается активным кровотечением;
- сквозное разрушение тканей с образованием прободной язвы.
На ранних этапах болезнь может протекать бессимптомно. По мере углубления процесса симптомы язвы становятся выраженными:
- боль в эпигастрии – появляется натощак или сразу после приема пищи, может иррадиировать в спину или грудь (зависит от расположения язвы);
- тошнота, вплоть до рвоты – при этом рвота приносит облегчение;
- изжога;
- метеоризм, отрыжка;
- тяжесть в желудке – нарушена перистальтика мускулатуры, затруднена эвакуаторная функция;
- слабый аппетит;
- потеря веса.
Внимание! Проявление главного симптома – боли – зависит от локализации эрозивного процесса. При субкардиальном положении язвы она проявляется сразу после приема пищи. При размещении в средней и нижней трети желудка – наступает через 0,5-1 ч. после нее. При повреждениях пилорического отдела возникает на голодный желудок и через 1-1,5 ч. после еды.
Возможные осложнения
Получите консультацию у специалистов:
При запущенной язве, симптомы и лечение заболевания осложняются дополнительными последствиями. Самые серьезные из них:
- кровотечение;
- прободение стенок;
- перитонит;
- стеноз пилородуоденального отдела с нарушением работы клапана;
- раковое перерождение пораженных структур.
Диагностика
Включает врачебный осмотр с физикальным обследованием, а также дополнительные методы инструментальной диагностики и лабораторного анализа.
Инструментальные методы определяют какие язвы где расположены. Основные приемы:
- Гастроскопия – эндоскопическая методика с подробным визуальным осмотром слизистой оболочки. Позволяет определить характер изъязвления, риск ракового перерождения, а также попутно установить кислотность среды.
- Контрастная рентгенография желудка – выявляет базовые морфологические и функциональные изменения (рубцовые деформации, усиление моторики, наличие локальных спазмов).
Лабораторная диагностика определяет факт поражения слизистых стенок и наличие возбудителя. Назначают:
- общий и биохимический анализы крови – диагностируют наличие воспалений, анемичные состояния при регулярных кровопотерях;
- анализ желудочных секреций;
- анализ кала на скрытую кровь;
- анализы для выявления хеликобактер – уреазный тест, дыхательный тест, методы ПЦР и ИФА, гистологию, бакпосев биоптата.
Как проходит лечение
Стандартное лечение неосложненной язвы желудка проводят консервативными методами. Используют лекарственную терапию, диетотерапию.
Медикаментозное лечение:
- препараты для подавления желудочной секреции (ингибиторы протонной помпы);
- специфические антибиотики и антибактериальные средства – для борьбы с активностью хеликобактер;
- про- и пребиотики – для восстановления здоровой микрофлоры ЖКТ;
- гастропротективные и антацидные средства – для защиты стенок желудка от агрессивного воздействия его среды;
- спазмолитики – для устранения болевых ощущений;
- регенерирующие препараты — для восстановления слизистой оболочки и стимуляции выработки защитной слизи;
- прокинетики – восстанавливают моторные функции желудочной мускулатуры;
- успокаивающие средства (по необходимости).
Диетическое питание направлено на снижение выработки соляной кислоты, стимуляцию эвакуаторной функции органа и регенерацию тканей. Главное меню – диета №1.
Основные требования:
- Полностью исключить острую, соленую, жареную, копченую, кислую, сладкую и богатую грубой клетчаткой пищу.
- Все продукты измельчать для максимального снижения нагрузки на ЖКТ.
- Блюда подавать в вареном виде или приготовленными на пару. В состоянии ремиссии допускается тушение и бланшировка.
- Питание дробное, малыми порциями по 5-6 раз в день. Голодание строго запрещено, даже при отсутствии аппетита.
- Блюда должны быть калорийными, сбалансированными – это необходимо для восстановления тканей и нормализации веса.
В случае развития осложнений, а также при частых тяжело протекающих рецидивах, прибегают к хирургической помощи. Проводят резекцию желудка с удалением всего органа или наиболее поврежденной его части.
В качестве органосохраняющей методики используют операцию ваготомии – хирургического рассечения ветвей блуждающего нерва для частичной деиннервации железистых стенок желудка и снижения объема выработки соляной кислоты.





.jpg)








_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






