Виды и классификация геморроя

Классификация геморроя имеет первостепенное значение для определения тактики лечения. Она проводится по нескольким критериям: локализации патологического процесса, характеру течения и клинической стадии.
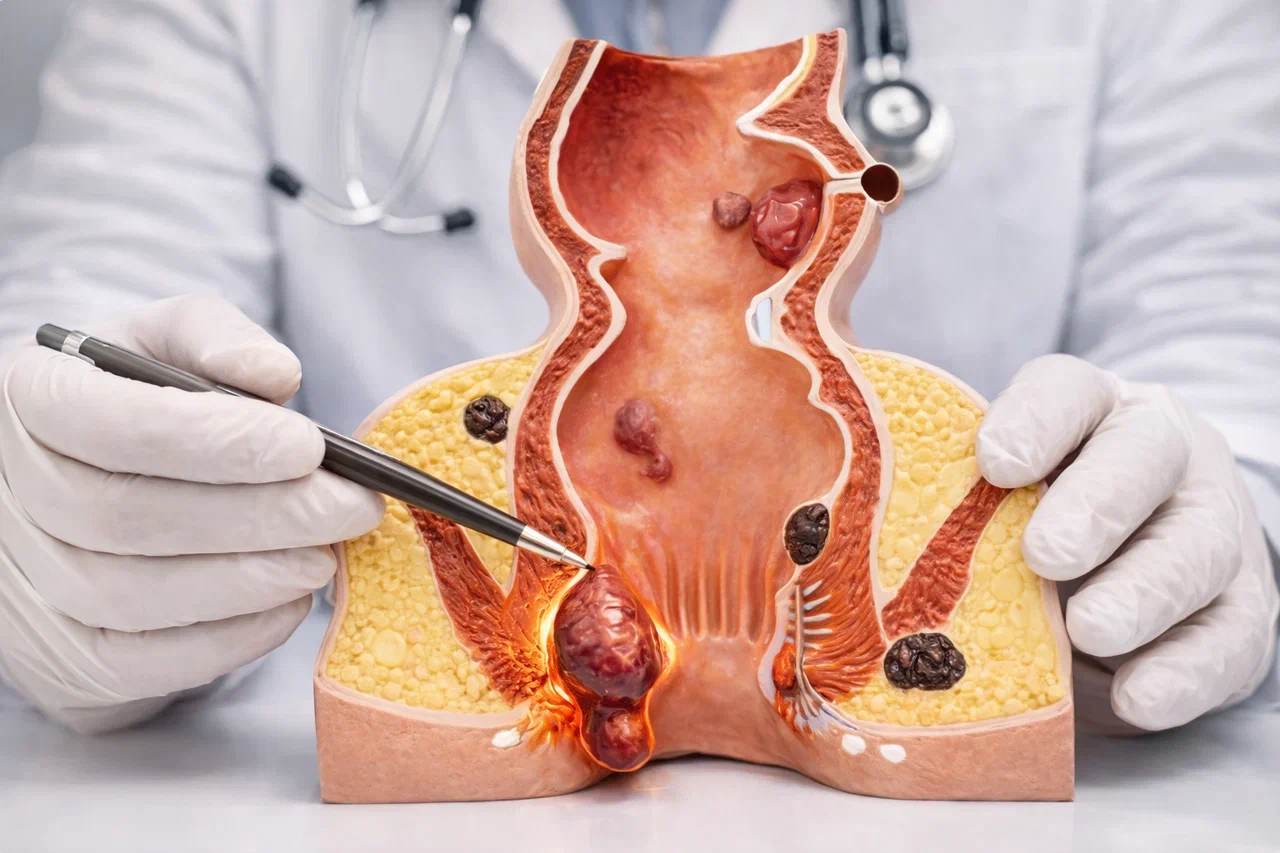
По локализации геморроидальных узлов выделяют:
- Внутренний геморрой. Узлы формируются выше так называемой зубчатой линии анального канала, под слизистой оболочкой прямой кишки. Они не видны при внешнем осмотре на начальных стадиях. Кровоснабжение осуществляется преимущественно из верхней геморроидальной артерии. Основные симптомы ранних стадий – кровотечение и чувство дискомфорта.
- Наружный (внешний) геморрой. Узлы образуются из сплетения нижних геморроидальных вен, расположенных ниже зубчатой линии, под кожей вокруг ануса. Они хорошо пальпируются и визуализируются как отдельные образования или складки. Чаще проявляются болью и зудом, реже кровоточат, но склонны к тромбозу.
- Комбинированный (смешанный) геморрой. Наиболее частая форма в запущенных случаях. Характеризуется сочетанным увеличением как внутренних, так и наружных геморроидальных узлов. Эта форма отличается разнообразием симптомов и часто требует комбинированного подхода к лечению.
По характеру течения геморрой может быть острым и хроническим.
Острая форма является осложнением хронического течения, чаще всего в виде тромбоза геморроидального узла (наружного или внутреннего) или его ущемления. Проявляется интенсивной болью, воспалением, отеком и резким увеличением узлов. Требует безотлагательного обращения к врачу.
Хронический геморрой – это основная форма течения заболевания. Характеризуется длительным, волнообразным процессом с периодическими обострениями и ремиссиями. Именно для хронического геморроя разработана подробная стадийность.
Стадии хронического геморроя:
I стадия: узлы увеличены, но не выпадают. Основной симптом – кровотечение.
II стадия: узлы выпадают при дефекации, но самостоятельно вправляются обратно.
III стадия: узлы выпадают не только при дефекации, но и при физической нагрузке. Требуется ручное вправление.
IV стадия: узлы постоянно выпадают, вправление невозможно или неэффективно. Часто сопровождаются тромбозом, воспалением и обильными кровотечениями.
Причины и факторы риска развития геморроя
В основе патогенеза заболевания лежит нарушение баланса притока и оттока крови в кавернозных тельцах прямой кишки, приводящее к их переполнению, растяжению и деформации. Сосудистый компонент дополняется ослаблением мышечно-связочного аппарата (связки Паркса), который в норме удерживает узлы в анальном канале. Ключевые причины и провоцирующие факторы представлены в таблице.
|
Фактор риска / Причина |
Механизм развития / Описание |
|---|---|
|
Генетическая предрасположенность |
Наследственная слабость венозной стенки и соединительной ткани, определяющая склонность к варикозному расширению вен (не только прямой кишки, но и нижних конечностей). |
|
Гиподинамия и сидячий образ жизни |
Длительное пребывание в положении сидя (офисная работа, вождение авто) приводит к застою крови в венах малого таза, повышению давления в геморроидальных сплетениях и их расширению. |
|
Хронические запоры |
Уплотнение каловых масс и необходимость длительного, сильного натуживания при дефекации. Это резко увеличивает внутрибрюшное давление, затрудняет венозный отток и способствует смещению узлов вниз. |
|
Частая диарея |
Жидкий стул, особенно хронический, вызывает раздражение и воспаление слизистой оболочки прямой кишки и анальной области, усугубляя венозный застой. |
|
Нерациональное питание |
Дефицит пищевых волокон (клетчатки), избыток острой, пряной, копченой пищи, алкоголя (особенно крепкого) приводит к приливу крови к органам малого таза и раздражению слизистой кишечника. |
|
Тяжелый физический труд и поднятие тяжестей |
Деятельность, связанная с постоянным напряжением мышц брюшного пресса, – один из основных факторов риска у определенных профессиональных групп (грузчики, строители, тяжелоатлеты). |
|
Беременность и роды |
Растущая матка сдавливает вены малого таза, гормональные изменения расслабляют гладкую мускулатуру и стенки сосудов. В процессе родов потуги создают колоссальное давление, что часто приводит к манифестации или резкому обострению геморроя. |
|
Другие состояния |
|
Устранение модифицируемых факторов риска (запоры, питание, подвижность) – важная часть профилактики и лечения геморроя.
Симптомы и клиническая картина геморроя на разных стадиях
Получите консультацию у специалистов:
Симптоматика геморроя напрямую зависит от его вида, стадии и наличия осложнений.
Ранние симптомы (чаще I стадия):
- Чувство дискомфорта, инородного тела, тяжести в области заднего прохода, особенно после длительного сидения или дефекации.
- Легкий зуд и влажность в перианальной области из-за выделения воспалительного экссудата.
- Эпизодические кровотечения. Самый тревожный и заметный ранний признак. Кровь алая, не смешана с калом, появляется в виде капель или следов на туалетной бумаге, реже – в виде тонкой струйки во время или сразу после дефекации.
Симптомы в разгаре заболевания (II-III стадия):
- Выпадение геморроидальных узлов. Сначала только во время дефекации с последующим самостоятельным вправлением (II стадия), затем при любой физической нагрузке (кашель, подъем тяжести) с необходимостью ручного вправления (III стадия).
- Усиление кровотечений. Они могут стать более регулярными и обильными, в редких случаях приводя к хронической железодефицитной анемии (слабость, бледность, головокружение).
- Болевой синдром. Боль присоединяется при осложнениях: тромбозе узлов, их ущемлении, развитии анальной трещины. Боль при тромбозе острая, постоянная, пульсирующая.
- Отек и воспаление перианальных тканей.
Симптомы запущенного геморроя (IV стадия):
- Постоянное выпадение узлов, которые невозможно вправить даже ручным способом.
- Недержание газов и кала из-за хронического перерастяжения и зияния анального сфинктера.
- Интенсивная боль, которая не дает пациенту нормально сидеть.
Признаки острых осложнений: резкий отек, синюшность узлов при тромбозе; повышение температуры, сильная интоксикация при развитии парапроктита (гнойного воспаления) или сепсиса.
Диагностика геморроя

Диагностика геморроя всегда подразумевает комплексное обследование, направленное на определение вида, стадии, выявление осложнений и, что крайне важно, исключение других, более опасных заболеваний прямой и ободочной кишки (полипы, рак, язвенный колит, болезнь Крона). Диагностический алгоритм включает следующие этапы:
- Консультация врача-колопроктолога (проктолога): сбор детального анамнеза, выяснение жалоб, образа жизни, характера питания.
- Внешний осмотр перианальной области: позволяет сразу диагностировать наружный геморрой, оценить состояние кожных покровов, наличие трещин, степень выпадения узлов.
- Пальцевое ректальное исследование: базовый и обязательный метод. Врач вводит палец в прямую кишку, оценивая тонус анального сфинктера, наличие внутренних узлов, их болезненность, плотность, а также состояние стенки кишки и соседних органов (простата у мужчин).
После этого врач назначает дополнительное обследование, которое поможет получить дополнительную информацию о течении заболевания. Для этого могут назначаться:
Аноскопия: осмотр анального канала и нижнеампулярного отдела прямой кишки (до 10-12 см) с помощью полого трубчатого инструмента с освещением (аноскопа). Позволяет визуализировать внутренние геморроидальные узлы, оценить их расположение, размеры, степень кровоточивости. Процедура, как правило, безболезненна.
Ректороманоскопия (РРС): эндоскопическое исследование прямой и части сигмовидной кишки (до 25-30 см от ануса) с помощью ректороманоскопа. «Золотой стандарт» в проктологии. Дает полную картину состояния слизистой оболочки, позволяет исключить опухоли, полипы, воспалительные заболевания вышележащих отделов.
Колоноскопия: эндоскопический осмотр всей толстой кишки. Назначается по показаниям, например, при подозрении на сочетанную патологию, неясных кровотечениях, пациентам старше 45-50 лет для скрининга колоректального рака, особенно если есть отягощенный семейный анамнез.
Трансанальное УЗИ (ТРУЗИ): специальный датчик вводится в прямую кишку, позволяя детально оценить структуру стенки, состояние сфинктерного аппарата, выявить свищи и абсцессы.
УЗДГ (допплерография) сосудов малого таза: оценивает кровоток в венозных сплетениях, что особенно важно перед проведением некоторых малоинвазивных операций (например, дезартеризации).
Дифференциальная диагностика проводится с анальной трещиной, парапроктитом, свищами прямой кишки, кондиломами, выпадением прямой кишки, полипами и раком анального канала.
Лечение геморроя

Лечение геморроя: индивидуальный подход на каждом этапе
Лечение геморроя - это всегда комплекс мер, строго индивидуально подобранных врачом-колопроктологом. Не существует универсального решения, которое раз и навсегда избавило бы от проблемы. На 50% успех терапии зависит от усилий самого пациента по модификации образа жизни и питания. Даже после успешной операции без изменения характера питания и физической активности пациент с высокой вероятностью столкнется с рецидивом заболевания.
Стратегия лечения: когда какой метод применяется
Современная колопроктология предлагает три уровня вмешательств, выбор которых зависит от стадии заболевания, преобладающей симптоматики, наличия осложнений и общего состояния пациента:
Консервативная терапия (I стадия и профилактика) - первая линия защиты и основа для предотвращения обострений. Её цель: снять симптомы и остановить прогрессирование. Консервативное лечение эффективно купирует кровотечения, боль и зуд, но не может устранить анатомические изменения (узлы). Включает:
- Ректальные суппозитории и мази - с противовоспалительными, обезболивающими и венотонизирующими компонентами;
- Флеботоники и венотоники - препараты, повышающие тонус венозной стенки и уменьшающие застой крови;
- Нестероидные противовоспалительные средства - для купирования сильной боли и воспаления в острый период;
- Коррекция образа жизни и диеты - диета, богатая клетчаткой, исключение продуктов, способствующих запорам, ограничение тяжелых физических нагрузок.
При неэффективности консервативной терапии в течение 2-4 недель следует своевременно рассмотреть вопрос о малоинвазивных методиках.
Малоинвазивные методы (II-III стадии) - показаны, когда консервативное лечение неэффективно, а к радикальной операции нет абсолютных показаний. Проводятся амбулаторно, с минимальной болезненностью и коротким восстановительным периодом (3-7 дней). К ним относятся:
- Лигирование латексными кольцами - стандарт малоинвазивного лечения внутреннего геморроя II-III стадий. На основание узла набрасывается плотное латексное кольцо, прекращающее его кровоснабжение. Узел отторгается через 7-14 дней. Процедура занимает 10-15 минут, может проводиться многократно.
- Дезартеризация геморроидальных узлов - под контролем ультразвукового датчика прошиваются конечные ветви верхней геморроидальной артерии, питающие узел. Часто дополняется мукопексией (подтяжкой слизистой). Высокоэффективна при II-IV стадиях. Эффективность: 95-98%.
- Склеротерапия - введение в узел вещества, вызывающего облитерацию (слипание) сосудов и замещение узла соединительной тканью. Хороший метод для остановки кровотечений при I-II стадиях.
- Инфракрасная фотокоагуляция - воздействие тепловой энергией на ножку узла, вызывающее её коагуляцию и последующее отторжение. Эффективна при небольших кровоточащих узлах I-II стадии.
Малоинвазивные методы позволяют решить проблему с минимальным вмешательством в организм и без длительного периода нетрудоспособности.
Хирургическое лечение (III-IV стадии и осложнения) - радикальная операция (геморроидэктомия) показана при:
- IV стадия с постоянным выпадением узлов,
- Большие узлы III стадии, не поддающиеся малоинвазивному лечению,
- Выраженный наружный компонент с клинически значимыми симптомами,
- Острый тромбоз геморроидальных узлов,
- Комбинированные аноректальные патологии (геморрой + трещина, геморрой + свищ).
Операция удаляет существующие узлы, но не отменяет врожденную предрасположенность к варикозному расширению вен. Поэтому даже после операции соблюдение мер профилактики обязательно для предотвращения развития новых узлов.
Почему откладывание лечения опасно
Маскировка онкологии. Симптомы геморроя (кровотечение, дискомфорт, чувство инородного тела) на ранних стадиях могут быть очень похожи на симптомы колоректального рака. Опасность заключается в том, что пациент, списывая кровь на туалетной бумаге на «обострение геморроя», может долгое время игнорировать ранние признаки рака.
Важно! Только профессиональная диагностика (аноскопия, ректороманоскопия) может исключить онкологию. Поэтому при появлении любых ректальных симптомов консультация специалиста - не просто рекомендация, а необходимость.
Прогрессирование заболевания. Откладывание визита к врачу и самолечение «народными средствами» часто приводит к прогрессированию болезни до стадии, когда требуется обширное хирургическое вмешательство с более длительным и болезненным восстановлением (3-4 недели вместо 3-7 дней при малоинвазивных методах).
Острые осложнения. Тромбоз геморроидального узла - формирование сгустка крови - требует срочной медицинской помощи. Опасность: некроз (отмирание) тканей узла, развитие гнойного парапроктита или сепсиса. В первые 48-72 часа возможно консервативное лечение, но часто требуется экстренная тромбэктомия (удаление тромба) под местной анестезией.
Профилактика геморроя
Успешное лечение не заканчивается на операции или курсе мазей. Врач составляет индивидуальный план наблюдения и профилактики рецидивов, включающий:
- Диету, богатую растительной клетчаткой (овощи, фрукты, крупы, отруби);
- Питьевой режим - не менее 1,5-2 литров чистой воды в день;
- Ограничение провоцирующих продуктов - острое, пряное, копченое, маринованное, крепкий алкоголь;
- Правильный режим физической активности - полезны пешие прогулки, плавание, йога; вредны велоспорт, тяжелая атлетика, конный спорт;
- Гигиену и предотвращение запоров.











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






