Виды дивертикулита
Классификация заболевания строится на характере течения воспалительного процесса, Аего локализации и наличии осложнений. Правильное определение вида дивертикулита напрямую влияет на выбор тактики лечения.
Виды заболевания по течению процесса
Острый дивертикулит - внезапно возникающее воспаление с ярко выраженными симптомами: интенсивной болью, повышением температуры тела, признаками интоксикации. Требует немедленного обращения за медицинской помощью.
Хронический (рецидивирующий) дивертикулит - длительное, вялотекущее воспаление или повторные эпизоды обострений после перенесенного острого процесса. Характеризуется периодами затухания и возобновления симптомов, может приводить к стриктурам (сужению) просвета кишки.
Виды дивертикулита по степени тяжести и наличию осложнений
Неосложненный дивертикулит - локальное воспаление дивертикула без распространения инфекции за пределы кишечной стенки и без развития системных осложнений. Лечение часто консервативное.
Осложненный дивертикулит - воспаление, приводящее к развитию угрожающих состояний. К основным осложнениям относятся: образование абсцесса (гнойника) в брюшной полости рядом с воспаленным участком кишки, перфорация (прободение) стенки кишки с выходом кишечного содержимого в брюшную полость, что ведет к разлитому гнойному перитониту, формирование свищей - патологических каналов между воспаленной кишкой и другими органами (мочевым пузырем, влагалищем, кожей), развитие кишечной непроходимости из-за отека или рубцовой стриктуры (сужения) просвета кишки, кровотечение из поврежденных сосудов стенки воспаленного дивертикула.
По локализации наиболее часто (в 70-90% случаев) дивертикулит поражает сигмовидную кишку - конечный отдел ободочной кишки в левой нижней части живота. Реже воспаление возникает в других сегментах толстой кишки.
Причины дивертикулита
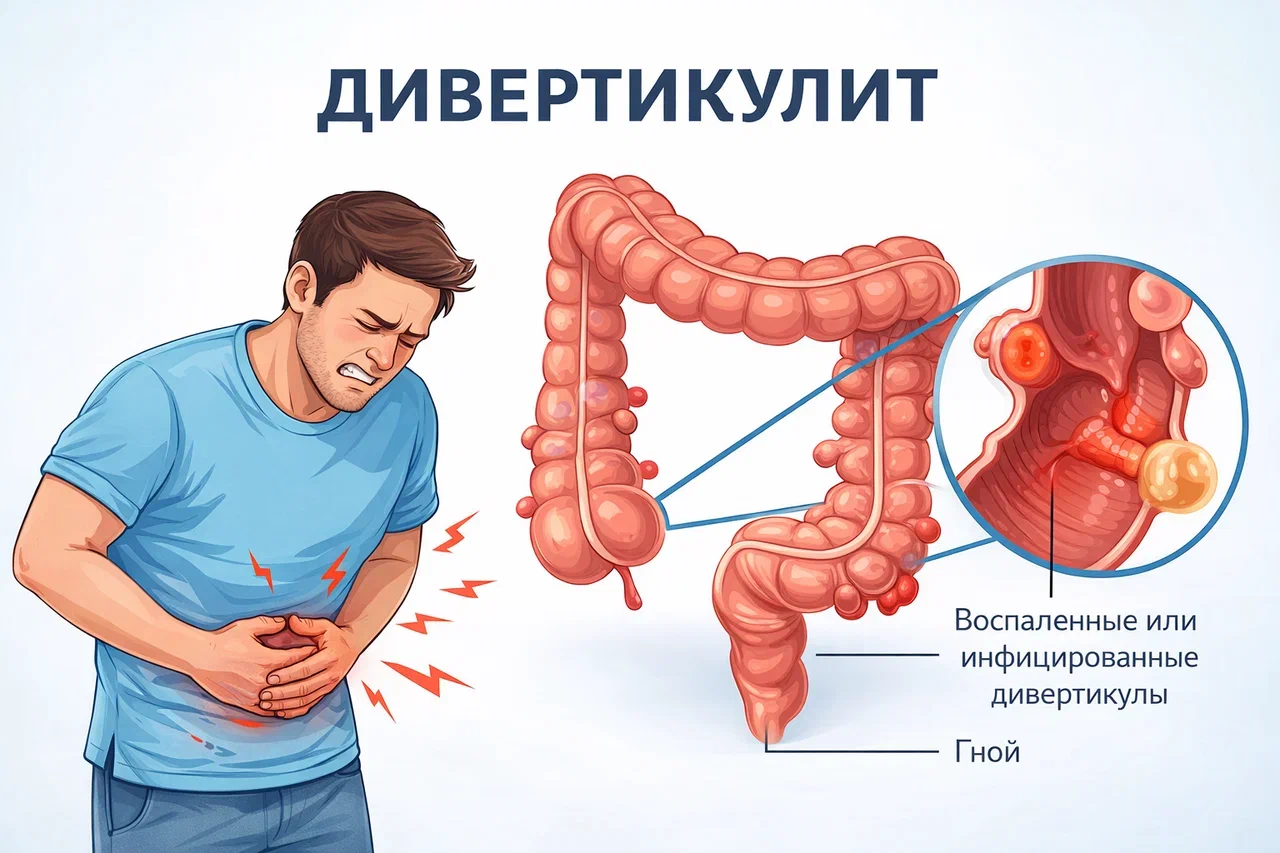
Воспаление дивертикула развивается в результате сочетания двух ключевых факторов: наличия самих дивертикулов (дивертикулярной болезни) и провоцирующего воздействия, запускающего воспалительный процесс.
Дивертикулы формируются из-за повышения давления внутри просвета кишки на фоне ослабления ее мышечной стенки и соединительной ткани, которая образует каркас. Главным фактором риска является рацион с низким содержанием пищевых волокон (клетчатки). Нехватка клетчатки приводит к уплотнению каловых масс, замедлению их продвижения и необходимости более сильных сокращений кишечника, что создает избыточное локальное давление. С возрастом эластичность тканей снижается, что объясняет, почему заболеванию больше подвержены люди старше 50-60 лет.
Непосредственной причиной острого дивертикулита считается застой плотного калового содержимого (копролита) в шейке дивертикула. Это приводит к нарушению кровоснабжения и микротравмам тонкой стенки выпячивания, изменению местной бактериальной флоры и чрезмерному размножению патогенных микроорганизмов, развитию инфекции и острого воспалительного процесса в полости дивертикула и окружающих тканях.
Дополнительными факторами риска, которые повышают вероятность развития как дивертикулеза, так и дивертикулита, является генетическая предрасположенность, ожирение и малоподвижный образ жизни, курение и злоупотребление алкоголем, прием некоторых лекарств (нестероидные противовоспалительные средства, стероиды), сопутствующие заболевания соединительной ткани.
Симптомы дивертикулита
Получите консультацию у специалистов:
Клиническая картина зависит от формы заболевания (острая или хроническая), локализации воспаления и наличия осложнений. Главный симптом - боль в животе. При классическом поражении сигмовидной кишки боль локализуется в левой нижней части живота, является постоянной, ноющей или схваткообразной, усиливается при кашле, движении, надавливании. Реже, при правосторонней локализации, боль может имитировать аппендицит. При хроническом дивертикулите боль менее интенсивна, может быть разлитой.
К другим возможным проявлениям заболевания относятся: лихорадка и признаки интоксикации (повышение температуры тела, озноб, слабость, потеря аппетита, головная боль), изменение характера стула (чаще наблюдаются запоры, но возможна и диарея), вздутие живота (метеоризм), тошнота, иногда рвота.
При развитии кровотечения может появиться кровь в стуле (алая или темная). При формировании свища с мочевым пузырем в моче образуются пузырьки газа или частицы кала. К другим симптомам, которые свидетельствуют о развитии осложнений, относятся:
- При перфорации и перитоните боль становится разлитой, "кинжальной", живот напряжен, состояние пациента резко ухудшается.
- Кишечная непроходимость сопровождается упорными запорами, затруднением отхождения газов, вздутием, рвотой.
- При абсцессе – сильна лихорадка, сильная локальная болезненность, возможно образование болезненного инфильтрата в животе.
Важно отличать симптомы дивертикулита от проявлений других заболеваний органов брюшной полости, таких как острый аппендицит, колит или болезнь Крона. Поэтому при появлении любых, даже незначительных симптомов, рекомендуется обратиться к врачу, который проведет обследование, поставит точный диагноз и назначит эффективное лечение.
Диагностика дивертикулита
При подозрении на дивертикулит диагностика направлена на подтверждение воспаления, оценку его распространенности и выявление осложнений. Обследование начинается с консультации врача и физикального осмотра. Врач (хирург или гастроэнтеролог) детально опрашивает пациента о характере боли, сопутствующих симптомах, перенесенных заболеваниях кишечника. При пальпации живота выявляется локальная болезненность, часто - напряжение мышц в проекции воспаления (чаще в левой подвздошной области). Может прощупываться плотный, болезненный инфильтрат. Ректальное исследование также информативно.
Также в план обследования обязательно включаются лабораторные анализы:
- Общий анализ крови. Выявляет признаки воспаления - повышение уровня лейкоцитов (лейкоцитоз) и увеличение СОЭ. При кровотечении может снижаться уровень гемоглобина.
- Биохимический анализ крови. Помогает врачу оценить функцию внутренних органов, выявить электролитные нарушения.
- Общий анализ мочи. Проводится для дифференциальной диагностики и выявления свища.
- Анализ кала. Может показать скрытую кровь.
Основу обследования составляют инструментальные методы диагностики. Врач может назначить:
- Компьютерную томографию (КТ) органов брюшной полости с контрастированием. Это золотой стандарт диагностики острого дивертикулита. КТ позволяет визуализировать утолщение кишечной стенки и воспаленные дивертикулы, обнаружить осложнения (абсцесс, перфорацию, свищ, признаки перитонита), провести дифференциальную диагностику с другими заболеваниями.
- Ультразвуковое исследование (УЗИ) органов брюшной полости. Менее точный, но доступный и безопасный метод, особенно полезный для первичной оценки и динамического наблюдения, например, за размерами абсцесса.
- Магнитно-резонансную томографию (МРТ) малого таза. Применяется как альтернатива КТ, особенно у молодых пациентов или при необходимости многократных исследований, чтобы избежать лучевой нагрузки.
- Эндоскопия (колоноскопия). Противопоказана в острой фазе из-за высокого риска перфорации. Колоноскопия проводится через 4-6 недель после купирования острого воспаления для подтверждения диагноза, оценки состояния слизистой оболочки всей толстой кишки, исключения новообразований и определения дальнейшей тактики.
Также врач может направить пациента на консультацию к другим специалистам, если это необходимо для дифференциальной диагностики и выбора оптимальной тактики лечения.
Методы лечения дивертикулита

Выбор метода лечения дивертикулита зависит от формы и тяжести заболевания. Основная цель - купировать воспаление, предотвратить осложнения и снизить риск рецидивов.
Консервативная терапия проводится при неосложненном дивертикулите. Она проводится по следующим направлениям:
- Антибактериальная терапия. Назначение курса антибиотиков широкого спектра действия, эффективных против кишечной флоры, является основой лечения. Выбор препарата, дозировку и длительность приема определяет только врач.
- Диетотерапия. В острой фазе может рекомендоваться временный покой для кишечника (жидкая диета или парентеральное питание в стационаре). По мере улучшения состояния осуществляется постепенный переход на диету с низким содержанием клетчатки, а затем - на диету с высоким содержанием клетчатки для профилактики рецидивов.
- Симптоматическое лечение. Применяются спазмолитики для снятия боли, иногда - прокинетики для нормализации моторики кишечника.
Также могут применяться малоинвазивные вмешательства, например, чрескожное дренирование абсцесса. Под контролем УЗИ или КТ через кожу в полость абсцесса устанавливается дренажная трубка для оттока гноя. Это позволяет избежать большой операции в остром периоде.
Классическое хирургическое лечение показано при осложненных формах дивертикулита и неэффективности консервативной терапии. Это могут быть как экстренные, так и плановые вмешательства.
Экстренная операция выполняется при перфорации с разлитым перитонитом, массивном кровотечении, острой кишечной непроходимости. Объем - удаление пораженного участка кишки с формированием колостомы (выведение кишки на переднюю брюшную стенку). Вторым этапом, через несколько месяцев, выполняется реконструктивная операция по восстановлению кишечника.
Плановая операция проводится после купирования острого воспаления при рецидивирующем дивертикулите, наличии стриктур или свищей. Объем - резекция пораженного сегмента толстой кишки (чаще сигмовидной) с наложением первичного анастомоза (соединения концов кишки).
Кроме того, в план лечения обязательно включаются индивидуальные рекомендации, которые пациент должен соблюдать после стихания острого процесса: пожизненное соблюдение диеты с высоким содержанием пищевых волокон (овощи, фрукты, отруби, цельнозерновые продукты), адекватный питьевой режим (не менее 1,5-2 литров воды в день), регулярная умеренная физическая активность для нормализации моторики кишечника, поддержание нормальной массы тела. Соблюдение этих рекомендаций поможет закрепить результаты лечения и снизить вероятность рецидива.
К какому врачу обратиться при дивертикулите
При появлении острых симптомов, особенно сильной боли в животе и лихорадки, следует незамедлительно вызвать скорую медицинскую помощь или самостоятельно обратиться в приемное отделение стационара, где первичный осмотр проведет врач-хирург. Именно хирург занимается диагностикой и лечением острого дивертикулита, особенно осложненных форм.
После купирования острого состояния, для дальнейшего наблюдения, профилактики рецидивов и планового обследования (например, для выполнения колоноскопии) необходима консультация узких специалистов.
Гастроэнтеролог - ведущий специалист по заболеваниям желудочно-кишечного тракта. Занимается диагностикой дивертикулярной болезни, разработкой плана консервативного лечения и профилактической диеты, наблюдением пациента в период ремиссии.
Колопроктолог - хирург, специализирующийся именно на заболеваниях толстой и прямой кишки. Консультация колопроктолога необходима при сложных или рецидивирующих формах заболевания, наличии свищей, а также для решения вопроса о плановом хирургическом лечении.
Для первичного обращения при хронических симптомах (периодические боли, нарушения стула) можно записаться на прием к терапевту или врачу общей практики, который при подозрении на патологию кишечника направит к профильному специалисту.











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






