Причины
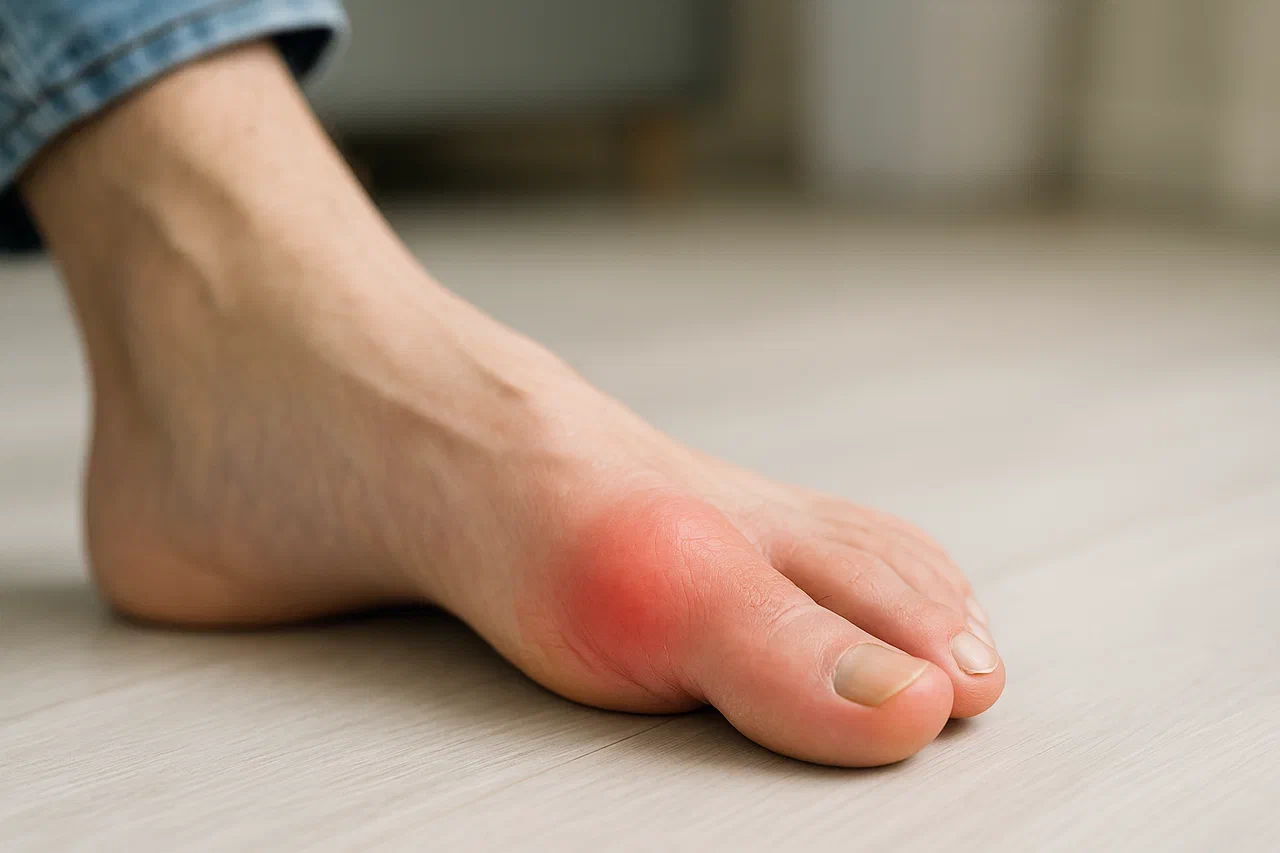
Подагра развивается из-за нарушения регуляции обмена пуринов — повышенного синтеза мочевой кислоты и уменьшения её выделения с мочой. Кристаллы солей мочевой кислоты накапливаются в бессосудистых тканях, в первую очередь в хрящах, связках, сухожилиях, суставах. В случае тяжелой длительной болезни уратные микрокристаллы откладываются во внутренних органах, преимущественно в почках, провоцируя подагрическую нефропатию. Заболевание чаще встречается у мужчин после 40 лет, нежели женщин.
В зависимости от причин возникновения подагра бывает первичная и вторичная. Первичная форма связана с генетическими дефектами, пониженной деятельностью ферментов, которые принимают участие в пуриновом обмене и выведении уратных солей.
Вторичная подагра развивается на фоне других заболеваний:
- лейкоза,
- лимфомы,
- псориаза,
- гемолитической анемии,
- патологий почек.
Риск появления подагры возрастает при ожирении, малоподвижном образе жизни, однообразном и избыточном питании, повышенном потреблении мясной пищи, кофе, шоколада, бобовых, лекарственной и алкогольной интоксикации. Другие провоцирующие факторы — микротравма сустава, хирургическое вмешательство, инфекция.
Стадии и симптомы
В развитии подагры выделяют три стадии:
- острый подагрический артрит,
- межприступная (интервальная) подагра,
- хронический подагрический артрит.
Острый приступ подагры возникает внезапно на фоне полного здоровья и скрытого течения гиперурикемии (повышенного содержания солей мочевой кислоты в крови). Как правило, приступ случается поздней ночью или рано утром, и нередко спровоцирован травмой, употреблением жирной пищи или алкоголя, переохлаждением, обострением сопутствующих заболеваний. Проявляется острой пронизывающей болью, чаще в области плюснефалангового сустава большого пальца стопы. Реже поражаются плечевые, лучезапястные, локтевые, тазобедренные суставы.
Боль резкая, интенсивная, ограничивает любые движения. Пациенты сравнивают болезненные ощущения с «укусом собаки». Сустав опухает, краснеет, кожа становится горячей, температура тела повышается до 38–39°С. Людей преклонного возраста также беспокоит слабость, быстрая утомляемость, суставная и костная боль.
Первый приступ подагры стихает за 3–10 дней. Отёк проходит, восстанавливается естественный цвет кожи и температура тела, подвижность сустава. Повторные эпизоды возникают через месяц, реже через несколько лет. Бессимптомное течение заболевания называют межприступным периодом.
В интервальной стадии подагрические атаки учащаются, протекают тяжелее и дольше по времени, в процесс вовлекаются новые суставы. В этом время, как правило, возникает сопутствующая патология:
- пиелонефрит,
- мочекаменная болезнь,
- нефропатия,
- артериальная гипертензия,
- почечные колики,
- хроническая почечная недостаточность.
После нескольких острых эпизодов подагры развивается хроническая форма. Воспаление распространяется на другие суставы, прогрессирует деформация и тугоподвижность суставов, мышечная слабость, контрактура. В результате тяжелых приступов пациенты утрачивают способность к самостоятельному передвижению, трудовой деятельности.
При длительном течении подагры более 5 лет образуются тофусы. Это подагрические узелки в мягких тканях, заполненные уратами. Основное место их локализации — локтевые суставы, ушные раковины, стопы и пальцы кистей, бедра, голени, лоб, хрящевая перегородка носа. Во время приступа тофусы иногда вскрываются с выходом наружу белой пастообразной массы.
Особенности симптоматики у женщин и мужчин
У мужчин первый приступ подагры характеризуется изолированным поражением суставов стопы. У женщин чаще наблюдается развитие подагры по типу олигоартрита и полиартрита, когда в патологический процесс вовлекаются одновременно несколько суставов. Впервые боль ощущается в суставах кисти.
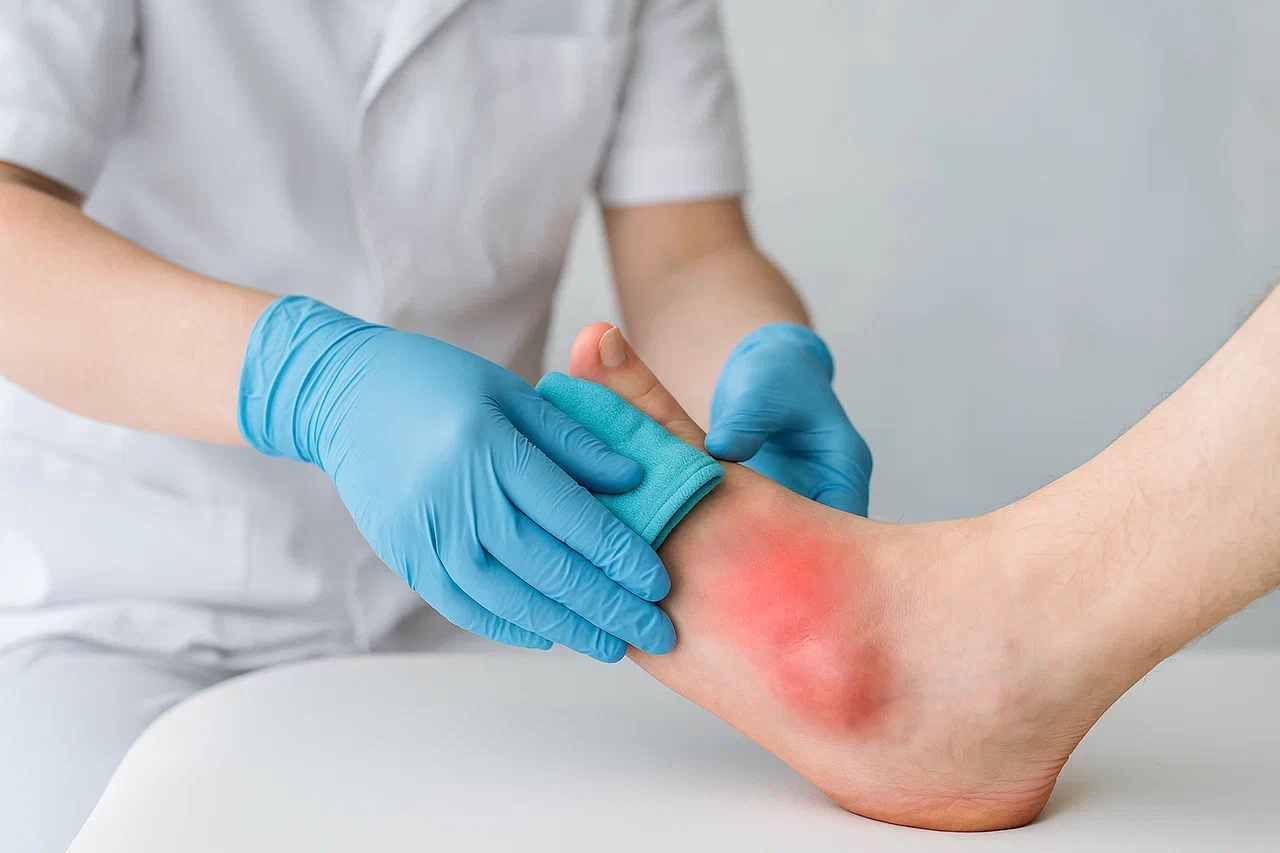
Диагностика
Получите консультацию у специалистов:
После первого острого приступа подагры потребуется консультация ревматолога. Предварительный диагноз ставят на основании клинической картины, жалоб пациента и данных анамнеза. Для уточнения диагноза, определения формы заболевания, степени поражения суставов и внутренних органов необходимы дополнительные исследования:
- Биохимический анализ крови. При остром приступе в крови обнаруживают повышенную концентрацию мочевой кислоты, сиаловых кислот, фибрина. Повышена скорость оседания эритроцитов, появляются молодые, незрелые нейтрофилы.
- Пункция сустава. Исследование синовиальной жидкости при подагре показывает наличие в ней микрокристаллических уратов натрия. При биопсии тофусов также обнаруживают кристаллы солей мочевой кислоты.
- Рентгенография сустава. Изменения заметны только при хронической форме заболевания. С момента первого приступа должно пройти 5–6 лет. С помощью исследования определяют плотность костной ткани, наличие очагов просветления в области суставов, разрушение костей и их замещение скоплениями уратов натрия.
При атипичном расположении тофусов назначают МРТ, КТ или УЗИ суставов. Определить уратные конкременты в почках позволяет ультразвуковое исследование.
Методы лечения
Основной принцип терапии — контроль за содержанием уровня мочевой кислоты в крови и моче, снижение выработки мочевой кислоты, ускорение выведения её из организма. Параллельно проводят терапию сопутствующих заболеваний, корректируют диету и режим дня.
Медикаментозная терапия
Препараты первой линии для лечения подагры это нестероидные противовоспалительные средства (НПВС). Они купируют воспалительные процессы, приводят к регрессу симптомов — боли, скованности, припухлости, отека. В качестве дополнительной терапии назначают местно противовоспалительные мази, гели. Быстрый эффект дают стероидные гормоны.
Частые подагрические атаки (до 4 и более приступов в год), хронические формы заболевания — показания к назначению ингибиторов гипоксантиноксидазы (веществ, которые участвуют в синтезе пуринов). Для профилактики обострения артрита, при поражении почек, значительной концентрации мочевой кислоты в крови и моче назначают гипоурикемические средства.
В ремиссионной стадии проводят физиотерапевтическое и санаторное лечение:
- радоновые ванны,
- грязевые и парафиновые аппликации,
- УФО,
- лечебную гимнастику,
- электрофорез.
При образовании тофусов, заполненных внутрисуставной жидкостью, выполняют пункцию. При отсутствии или недостаточности эффекта от фармакотерапии прибегают к экстракорпоральной гемокоррекции. Вне организма пациента изменяют качественный и количественный состав крови, удаляют токсические и метаболические компоненты, и уже возвращают очищенную и обогащенную биологическими средами кровь.
Диета
Чтобы купировать подагрические атаки, предупредить появление новых приступов, не допустить отложения уратов в почках и суставах важно скорректировать рацион. Правильное питание помогает стабилизировать выработку мочевой кислоты, нормализовать вес.
В рационе вводятся ограничения на следующие продукты:
- кофе,
- шоколад,
- субпродукты (печень, мозги, почки),
- красное мясо,
- наваристые рыбные и мясные бульоны,
- алкоголь,
- бобовые (фасоль, бобы, горох),
- некоторые овощные культуры: шпинат, редис, грибы, щавель, цветную капусту, баклажан,
- соль.
В ограниченном количестве разрешаются яйца, нежирные сорта мяса и рыбы.
Основу рациона составляют молочные продукты и пища растительного происхождения: сырые овощи и фрукты, ягоды, крупы.
Важно! Категорически противопоказано голодание. Необходимо кушать часто до 5–6 раз в день маленькими порциями.
Всем пациентам важен дополнительный прием жидкости. Желательно употреблять не менее двух литров воды для усиленного мочеотделения. В качестве жидкости можно использовать щелочную воду, несладкий чай, морс, компот.











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






