Виды менингита
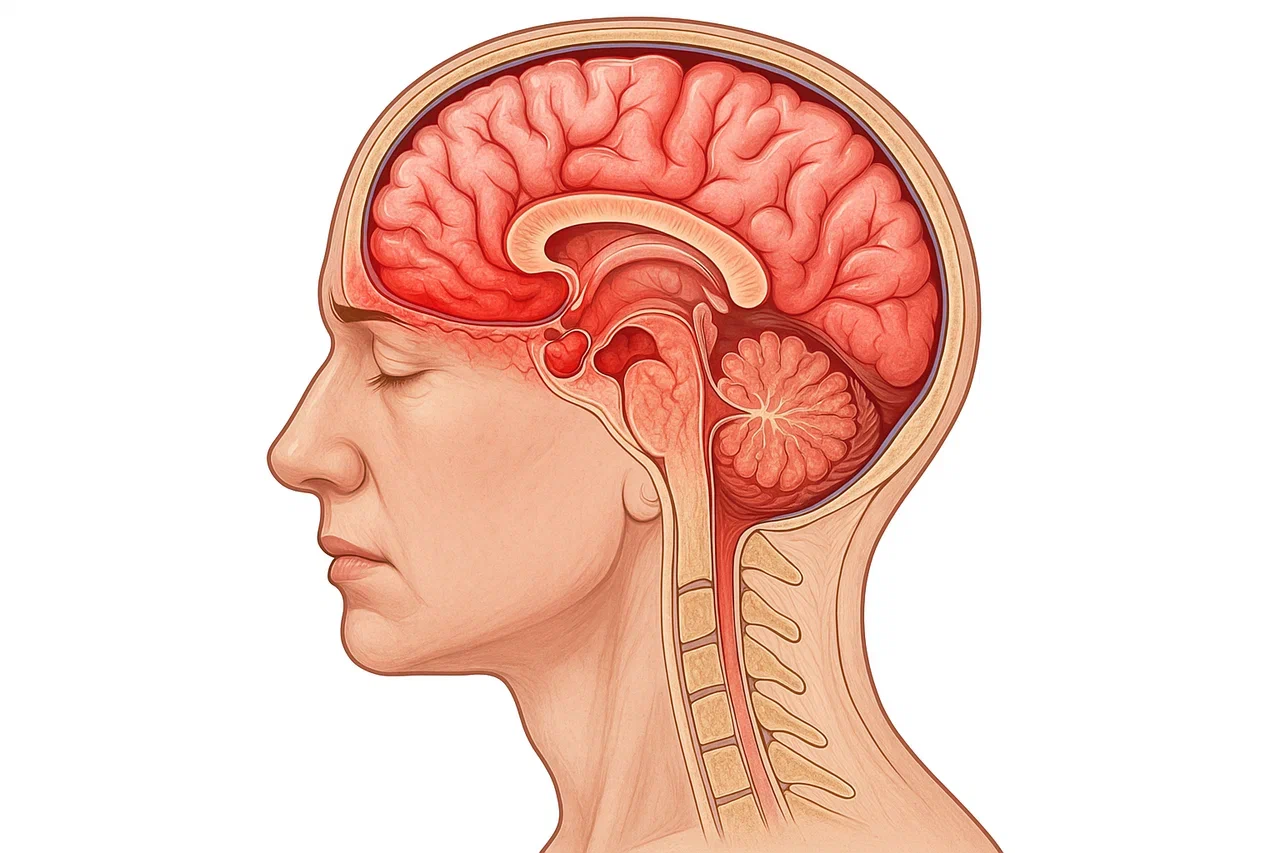
На основании знаний о факторах, ставших причиной заболевания (этиологии) выделяют инфекционный и неинфекционный менингит.
Инфекционный менингит, в свою очередь может быть вызван какой-либо группой возбудителей и соответственно подразделяется на:
- Бактериальный (вызывать его могут стрептококк, менингококк, гемофильная палочка, листерия);
- Вирусный (частая, но более легкая форма, провоцируемая энтеровирусами, вирусами герпеса, эпидемического паротита и др.);
- Грибковый (как правило, характерен для лиц с выраженным снижением иммунитета, развивается при вдыхании грибковых спор от гниющей древесины, плесени, птиц);
- Паразитарный (редкий вид, причиной которого являются паразиты, способные поражать нервную систему, например, заражение ленточным червем, церебральная малярия, амебный менингит).
Неинфекционный менингит не связан с инфекцией, а возникает при других заболеваниях и медицинских состояниях. Например, при волчанке (СКВ), злокачественных опухолях, травмах черепа и мозга, отравлениях химическими веществами, побочном действии некоторых лекарственных препаратов.
Кроме того, менингит также разделяют на острый и хронический. Острый возникает и развивается быстро, за несколько часов или дней. Хронический же продолжается в течение нескольких недель. Чаще всего длительно текущие формы являются следствием заражения грибком или микобактериями, вызывающими туберкулез.
Справка! Бактерия Neisseria meningitidis (менингококк), вызывающая менингококковый менингит, может являться причиной эпидемических вспышек. Выявлено несколько серогрупп Neisseria meningitidis, шесть из которых (A, B, C, W, X и Y) считаются особо контагиозными (заразными).
Причины развития менингита

Наиболее частой причиной менингита становятся вирусная или бактериальная инфекция, более редко – грибковые и паразитарные инфекции. Бактериальный менингит является самой опасной и тяжелой формой. Поэтому для подбора наиболее эффективного вида лечения очень важно выяснить какова причина заболевания.
Как правило, инфекционные агенты через дыхательные пути проникают в кровоток. Затем инфекция попадает в головной и спинной мозг вызывая воспалительный процесс. Бактериальный менингит также может возникнуть, когда бактерии распространяются на оболочки мозга из прилежащих инфекционных очагов непосредственно. Источниками могут стать отиты (воспаление уха) или синуситы (носовых пазух). Менингит может оказаться осложнением переломов черепа, а также хирургических вмешательств в этой области.
Существуют определенные факторы, которые увеличивают риск этого заболевания. К ним относится:
- Возраст. Наиболее высокий риск у детей до 5 лет, молодых людей 15-20 лет, а также у пожилых старше 65 лет;
- Длительное пребывание в условиях тесного коллектива (студенты, проживающие в общежитиях, военнослужащие на военных базах, дети в интернатах и детских учреждениях и др.). Это связано с тем, что бактерии и вирусы легче распространяются воздушно-капельным путем в больших группах;
- Ослабленная иммунная система. СПИД, злоупотребление алкоголем, диабет, использование иммунодепрессантов, удаление селезенки и другие факторы могут ослаблять иммунную систему, увеличивая риск менингита;
- Наличие тяжелых хронических патологий. Почечная недостаточность, сахарный диабет, надпочечниковая недостаточность, муковисцидоз снижают устойчивость организма и осложняют течение других заболеваний.
Симптомы менингита
Получите консультацию у специалистов:
Менингит может иметь различные клинические проявления, в зависимости от возраста, иммунного статуса и общего состояния человека. На ранней стадии болезни симптомы менингита бывают похожи на проявления гриппа или иного простудного заболевания. Затем в течение часов или дней они развиваются и могут включать:
- Повышение температуры тела;
- Скованность шейных мышц;
- Выраженную головную боль;
- Повышенную светочувствительность (фотофобия);
- Тошноту и рвоту;
- Спутанность сознания;
- Сонливость;
- Потерю аппетита и отсутствие жажды;
- Судороги;
- Кожную сыпь (так проявляется менингококковый менингит).
Симптомы могут появляться в любом порядке и присутствовать только частично. Скорость их развития также может варьировать. Симптомы бактериального менингита проявляются быстро, обычно в течение нескольких часов. При вирусном менингите они могут появиться в течение нескольких дней от начала заболевания.
Особенности менингеальных симптомов у детей
Признаки менингита больше проявляются у взрослых и менее очевидны у младенцев и маленьких детей. Ребенок часто не может сказать или правильно описать симптомы. Однако именно эта группа пациентов является наиболее уязвимой для данной болезни. Менингит у детей может проявляться:
- Лихорадкой или гипотермией (или даже нормальной температурой тела);
- Отказом от еды;
- Скованностью;
- Изменением психического статуса (вялость, сонливость или раздражительность, постоянный плач, который может усиливаться при попытке взять ребенка на руки);
- Набуханием (выпячиванием) родничка (признак повышенного внутричерепного давления);
- Рвотой.
Диагностика менингита
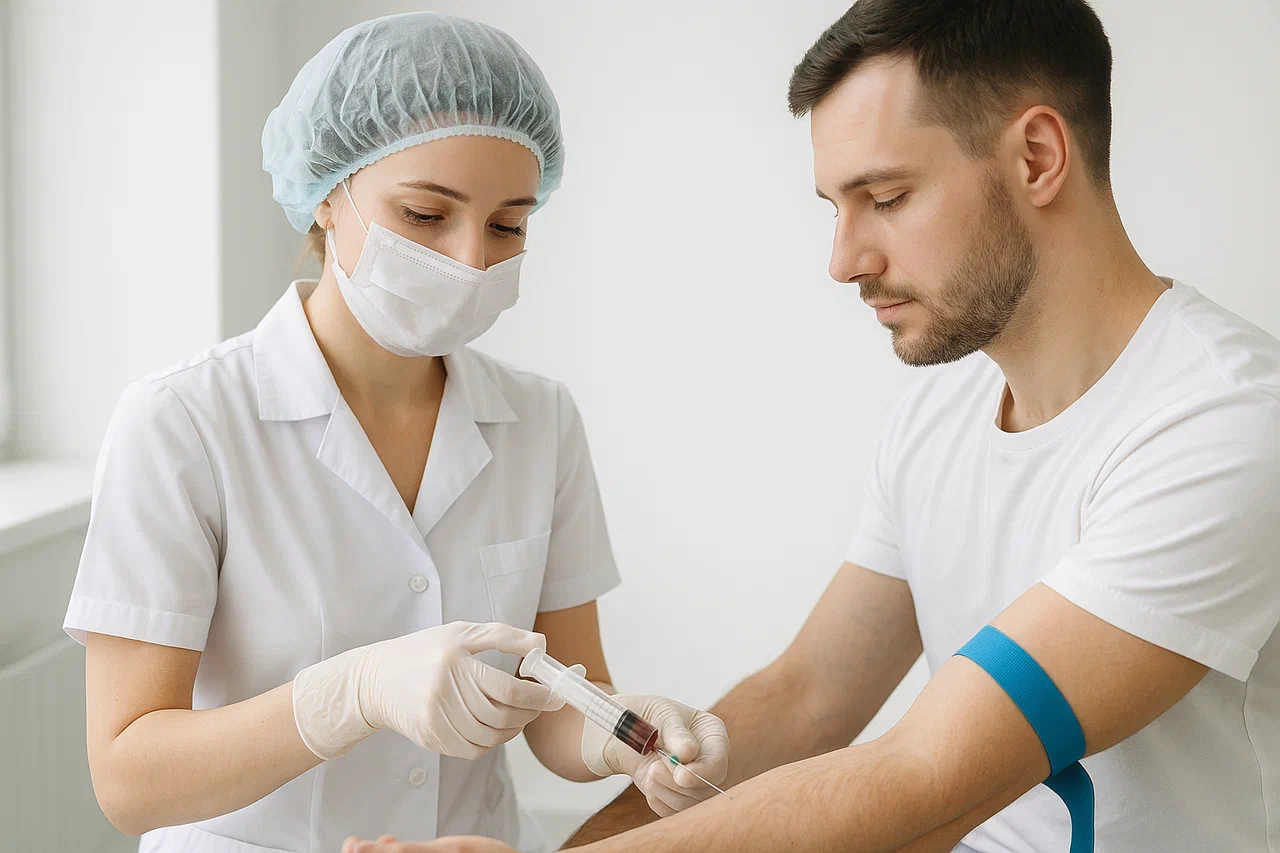
На начальном этапе диагноз “менингит” может быть предположен на основании опроса и клинического осмотра пациента врачом. Всем больным проводится общий и биохимический анализы крови для оценки общего состояния и выраженности воспалительного ответа в организме. При необходимости могут назначаться дополнительные исследования. Важным признаком менингита являются так называемые «менингеальные знаки» – признаки раздражения мозговых оболочек. К ним относятся:
- Симптом Кернига (у пациентов в положении лежа на спине при попытке пассивного разгибания коленей наблюдается сопротивление или боль в пояснице/задней поверхности бедра);
- Симптом Брудзинского (характеризуется рефлекторным сгибанием коленей и бедер при попытке пассивного сгибания шеи);
- Затылочная ригидность (человек испытывает сопротивление при сгибании шеи, сложности касания подбородком груди с закрытым ртом).
Ключевым исследованием для подтверждения диагноза является анализ спинномозговой (цереброспинальной) жидкости, которую получают в результате проведения люмбальной (спинномозговой) пункции. Для этого между двумя позвонками вводится игла и отбирается жидкость, омывающая спинной и головной мозг. В ней определяются:
- Количество лейкоцитов;
- Содержание глюкозы и белка;
- Проводится микроскопическое исследование, посев;
- В некоторых случаях выполняется полимеразная цепная реакция (ПЦР) для установления возбудителя инфекции.
Микроскопическое исследование ликвора (спинномозговой жидкости) дает информацию о характере воспалительного процесса. Гнойныйменингит характеризуется увеличением количества нейтрофилов и чаще всего имеет бактериальную природу. Серозный протекает с повышением лимфоцитов, что может указывать на вирусную этиологию.
В идеале образец спинномозговой жидкости должен быть получен до начала применения противомикробных препаратов. При необходимости для уточнения диагноза проводится компьютерная (КТ) или магнитно-резонансная томография (МРТ), а также ЭЭГ (электроэнцефалография).
Лечение менингита
Способ лечения зависит от вида и причины менингита. Менингококковая инфекция особенно опасна, потенциально смертельна и требует неотложной медицинской помощи. При первых признаках менингита необходима госпитализация в больницу или медицинский центр.
Бактериальный менингит требует немедленного лечения антибиотиками. Оно должно быть начато как можно раньше, в идеале сразу после проведения люмбальной пункции, если пунктирование может быть выполнено немедленно. Как правило до установления того, какая именно бактерия вызвала заболевание, назначаются антибиотики широкого спектра действия. Затем, после уточнения этиологии, лечение корректируется с выбором антибактериального препарата, который нацелен на определенный вид.
Вирусный менингит, как правило, лечится без применения специфических препаратов. Однако, если болезнь вызвана вирусами герпеса или гриппа, назначаются соответствующие противовирусные средства.
Пациентам показан строгий постельный режим, с контролем лихорадки и оксигенации (содержания кислорода в крови), введение достаточного количества жидкости, в том числе инфузионная терапия (внутривенное введение растворов) для уменьшения степени интоксикации и выраженности воспалительного процесса.
Для симптоматического лечения используются препараты, обладающие жаропонижающим, противовоспалительным и обезболивающим действием. В некоторых случаях (при высоком риске осложнений) применяют кортикостероиды для контроля воспаления.











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






