Признаки гастрита
Клинические проявления заболевания малоспецифичны. Поэтому на основании жалоб и ощущений пациента невозможно поставить диагноз, необходимо комплексная диагностика.
Симптоматика при гастрите:
- дискомфорт, боль в зоне эпигастрии. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей;
- вздутие живота, повышенный метеоризм;
- изжога;
- тошнота;
- рвота;
- отрыжка воздухом;
- нарушения стула.
Несмотря на неспецифичность проявлений, существует характерный для гастрита признак – неприятные ощущения после еды.
Справка! Эпигастрий — треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от клинической формы и стадии заболевания могут возникать общие симптомы: слабость, бледность кожи, головокружение, повышенная потливость, снижение работоспособности, давление, аритмия, артериальная гипотензия.
Причины гастрита
Факторы воспаления слизистой желудка разнообразны, и условно могут быть поделены на эндогенные (внутренние) и экзогенные (внешние).
Экзогенные причины
К внешним причинам относят:
- нарушения режима питания: перекусы, еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание;
- беспорядочное питание: в рационе преобладает нездоровая еда — жареное, жирное, копченое, острое, «синтетические» продукты с обилием консервантов и красителей;
- злоупотребление алкоголем;
- курение;
- стрессы, депрессии, синдром хронической усталости;
- кариес, отсутствие зубов, неправильный прикус;
- бесконтрольный прием лекарств: аспирина, кортикостероидов, нестероидных противовоспалительных препаратов;
- паразитарные инвазии.
Эндогенные причины
Существует три основных фактора развития хронического воспаления слизистой желудка:
- Аутоиммунный (тип А). Возникает при нарушении функций иммунной системы, когда она атакует собственные клетки организма, воспринимая их как чужеродные. Метафорически, «организм уничтожает сам себя». Под воздействием аутоантител развивается дистрофия внутренних стенок желудка. Часто аутоиммунные заболевания сочетаются с B12-дефицитной анемией.
- НР-инфекция (тип В). В 85% гастрит провоцирует бактерия Helicobacter pylori (хеликобактер). Инфекция извне проникают сквозь защитный слой желудка, закрепляются на его эпителиальной оболочке. Затем начинает активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают, разъедают их.
Причиной воспаления бывает сочетание нескольких факторов, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом для начала заболевания. Сильный стресс может быть триггером аутоиммунного процесса.
Виды гастрита
По характеру течения гастрит классифицируют на острый и хронический.
Острый гастрит
Это впервые возникший воспалительный процесс в слизистой оболочке желудка. Часто его провоцирует попаданием в полость пищеварительного органа сильных раздражителей — химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний или вследствие неправильного образа жизни. В большинстве случаев пусковым моментом острого гастрита служат экзогенные факторы.
Справка! Большая часть пациентов с острой формой воспаления слизистой желудка не имели в анамнезе заболеваний ЖКТ.
При остром воспалении из диспепсических симптомов наиболее выражен резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
На основании глубины распространения и особенностей патологического процесса выделяют следующие формы острого гастрита:
- Катаральный. Характеризуется покраснением, отеками внутренних стенок органа. Физиологическая структура желудочной ткани сохрана.
- Фибринозный. Типичны некротические изменения слизистой, образование фибриновой пленки на поверхности желудка.
- Флегмонозный. В гнойный воспалительный процесс вовлечены все слои стенки желудка.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозный тип развивается при осложнениях язвенной болезни, опухолевых процессах, инфекциях. Эти формы имеют тяжелое течение, и могут вызывать повышение температуры, лихорадку, что обычно не свойственно гастриту.
Наиболее распространенный тип — это катаральный. Если вовремя его диагностировать, начать адекватную терапию, он хорошо поддается полному излечению, восстановлению функции желудка. Однако его запущенная форма приводит к хронизации заболевания.
Хронический гастрит
Для хронического гастрита характерны патологические изменения структуры ткани слизистой желудка, которые вызывают дисфункцию органа. Протекает с периодами ремиссий и обострений.
По степени поражения слизистой желудки хронические гастриты классифицируют на виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
Без лечения хроническое воспаление прогрессирует, захватывая все более глубокие слои слизистой ткани, приводит к отмиранию ее клеток – атрофии желудка. Как результат — нарушается всасывание питательных веществ, развивается анемия, дефицит белка, микро- и макроэлементов, витаминов. Запущенная эрозивная форма переходит в язвенную болезнь.
В зависимости от уровня соляной кислоты в желудочном соке гастрит бывает с повышенной, нормальной и пониженной кислотностью.
Диагностика
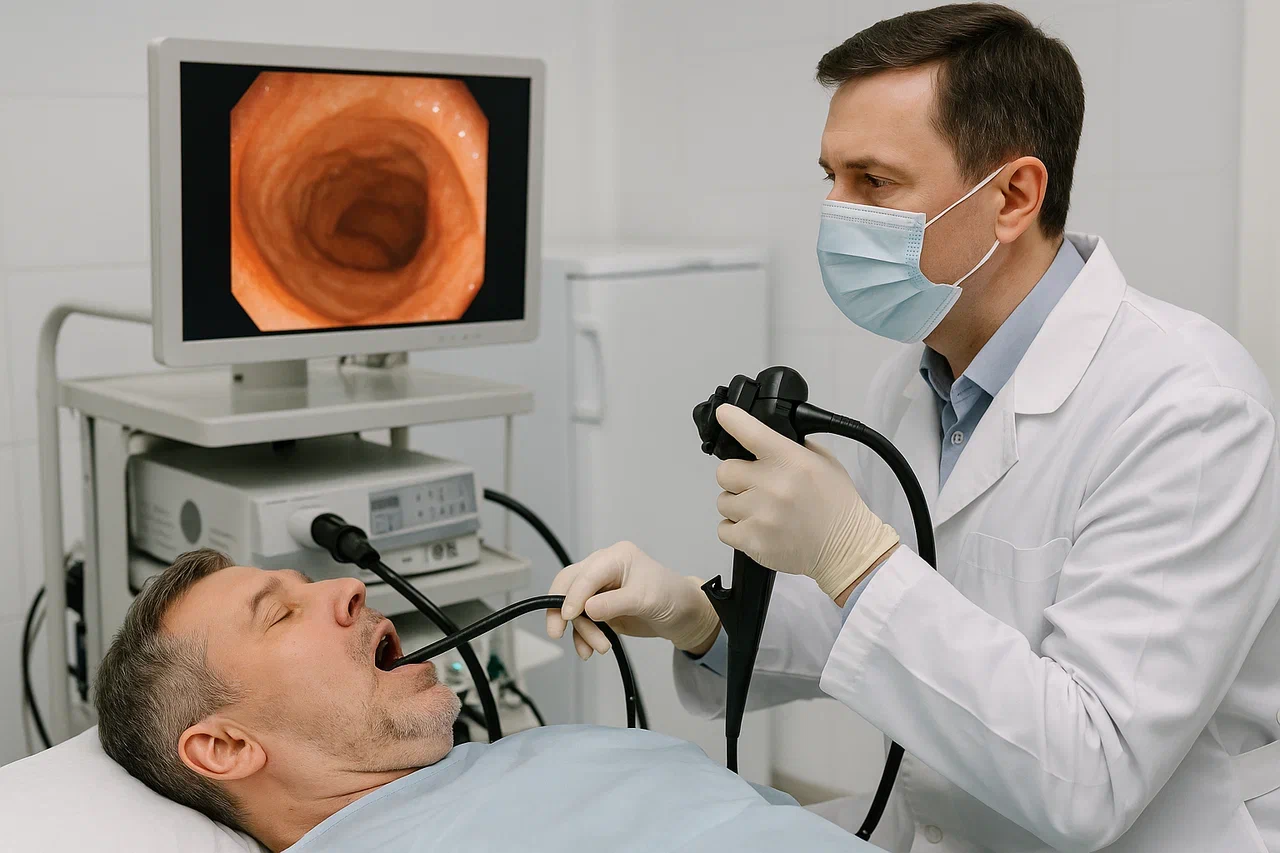
«Золотой стандарт» в диагностики заболеваний желудка — это фиброгастроскопия (ФГС). Это осмотр полости пищевода, желудка и двенадцатиперстной кишки с помощью эндоскопа: тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. ФГС не так страшна, как может показаться на первый взгляд — исследование длится всего несколько минут, а современные эндоскопы оснащены достаточно тонкими трубками.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности, наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют проводить фото- и видеосъемку состояния органов, что помогает отслеживать динамику заболевания.
При наличии противопоказаний к ФГС назначают рентгенологическое исследование.
Для диагностики гастрита используют лабораторные исследования:
- общий и биохимический анализы крови. Позволяют установить наличие анемии, нарушение обменных процессов, качество усвоения питательных веществ;
- общий анализ мочи;
- общий анализ кала или копрограмма;
- анализ кала на скрытую кровь;
- анализ крови на Helicobacter pylori;
- дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ выполняют УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение», он выдаст советы, которые рассчитаны на «среднего больного». Это неверно. Заболевание имеет разные причины, формы протекания, поэтому схему терапии необходимо подбирать индивидуально, учитывая первопричину воспаления.
Существует ряд общих рекомендаций для всех пациентов — диета, отказ от вредных привычек, недопущение стрессовых факторов.
Что можно есть при гастрите
При остром гастрите или тяжелом обострении хронического первые 10–20 дней рекомендована диета 1А. Все блюда подаются в протертом, кашицеподобном виде. Запрещены овощи, фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
На время лечения необходимо исключить из рациона следующие продукты:
- острое;
- кислое;
- копчености;
- консервированные продукты, соленья;
- крепкие бульоны;
- приправы, кетчупы;
- овощи: грибы, лук, чеснок, белокочанную капусту, томаты;
- напитки: кофе, крепкий чай;
- острые и соленые сыры;
- жирные сорта мяса;
- сдобу, слоеное тесто;
- шоколад.
При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка. Питание должно быть дробным – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания обычно достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
При лечении гастрита категорически противопоказано курение и употребление алкоголя. Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Стрессы, неврозы, повышенная тревожность приводит к спазмам желудка, его раздражению. В результате развивается гастрит.
Поэтому при лечении гастрита обязательно устранить причины стресса, снизить психоэмоциональную нагрузку, подключить седативные препараты: валериану, пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Эффективны аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе, все что приносит расслабление, удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначают обволакивающие, вяжущие средства, в том числе травы — семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например, на основе действующего вещества сукральфата.
Внимание! Не рекомендовано использовать пищевую соду для нейтрализации повышенной кислотности желудочного сока. При ее взаимодействии с кислотой образуется углекислый газ, который превращается в угольную кислоту, а слизистая оболочка желудка и кишечника не защищена от ее воздействия. Мгновенное облегчение может нанести серьезный вред организму. Поэтому, любые действия необходимо согласовывать с врачом-гастроэнтерологом.
При гастрите типа В обязательно проводят антибактериальную терапию для уничтожения хеликобактера.
При типе А антибиотики будут малоэффективны. Для подавления аутоиммунного процесса используют кортикостероиды, иммуносупрессоры.
При лечении формы С необходимы препараты, направленные на нормализацию моторики желудка, восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
