Что за процедура и для чего нужна

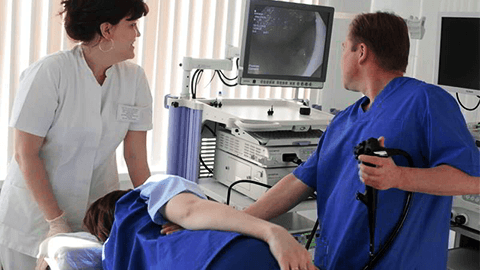
Гастроскопия или Фиброгастродуоденоскопия (ФГДС) – диагностическая и/или лечебная процедура, которая позволяет детально изучить состояние слизистой оболочки желудка и двенадцатиперстной кишки. Проводится ос помощью специального аппарата — эндоскопа. Он представляет собой гибкую трубку с микроскопической видеокамерой, которая передает изображение на экран монитора.
Это исследование позволяет врачу четко рассмотреть любые изменения желудочно-кишечного тракта: язвенные поражения слизистой оболочки, воспаления, эрозии, травмы или новообразования. Кроме того, такая процедура показана, если необходимо:
- Определить причину желудочного кровотечения.
- Провести биопсию (взять ткань для лабораторного исследования).
- Удалить инородный предмет.
- Ввести лекарственный препарат на пораженный участок слизистой оболочки желудка.
- Определить кислотность желудочного сока.
Исследование зондом безопасно, поэтому проводится и детям, и взрослым по показаниям врача. Еще один важный момент для пациентов, которым была назначена гастроскопия — цена на исследование в нашей клинике зависит от ряда факторов: применялся ли наркоз, выполнялась ли биопсия и лечебные манипуляции.
Показания гастроскопии желудка и кишечника
Врач может назначить ФГДС при следующих симптомах и состояниях:
- частая изжога, особенно после еды;
- внезапные боли в области живота;
- беспричинная потеря веса и снижение аппетита;
- трудности при глотании;
- подозрение на кровотечение в ЖКТ;
- химический ожог;
- частые приступы рвоты или тошноты;
- увеличение пищеводных вен и нарушение кровообращения;
Людям, которые имеют отягощенную наследственность к заболеваниям ЖКТ, рекомендуется проходить такое исследование ежегодно с профилактической целью.
Противопоказания к проведению ФГДС
Гастроскопия желудка не проводится пациентам в острой фазе сердечно-сосудистых заболеваний и инсульта.
Абсолютным противопоказанием также является сильное физическое истощение, наличие таких диагнозов, как гемофилия и аневризма аорты. Здесь целесообразно использовать УЗИ или рентген с контрастом.
При психических заболеваниях, ОРВИ, эпилепсии, детском возрасте младше 6 лет, такая процедура проводится только по направлению лечащего врача. Он определяет необходимость исследования, исходя из анамнеза и состояния пациента.
Подготовка к гастроскопии
Чтобы результат исследования был точным и достоверным нужно соблюдать ряд обязательных рекомендаций.
- Не принимать пищу, как минимум за 8 часов до процедуры. Желудок должен быть пустым.
- Курение и алкоголь категорически запрещены перед ФГДС.
- Воду можно употребить за 3-4 часа. Это поможет уменьшить рвотный рефлекс.
- В день исследования и накануне не принимать медикаменты.
- Если вы принимаете жизненно важные лекарства, обсудите этот вопрос с гастроэнтерологом.
Еда должна быть в отварном виде или приготовленная на пару. Майонез, кетчуп, фастфуд в этот период следует полностью исключить из меню.
Как проходит эндоскопическое исследование
Диагностическая процедура длится 10 - 15 минут. Если будут проводиться лечебные манипуляции, то возможно увеличение времени исследования до 30 минут.
Нужно снять очки и вынуть съемные протезы (если есть). Желательно надеть одежду, которая не стесняет движения. Процедура проводится лежа на кушетке. Обычно просят повернуться на левый бок.
Предварительно делают местную анестезию ротовой полости и корня языка с помощью спрея-анестетика. Если процедура проводится под наркозом (медикаментозный сон), то делают укол внутривенно.
Эндоскоп медленно вводится через рот в пищевод. Здесь нужно стараться дышать через рот и расслабиться. Врач продвигает трубку дальше, постепенно исследуя состояние желудка и двенадцатиперстной кишки. Все данные с камеры передаются на экран монитора.
Болезненных ощущений при гастроскопии быть не должно. Может ощущаться дискомфорт в горле, а также неприятные, но терпимые ощущения в верхней части живота.
После исследования принимать пищу можно через 2-3 часа.
Возможные осложнения
Если процедура проведена опытным специалистом и соблюдением всех правил, то побочные явления исключены. В очень редких случаях возможно травмирование стенки пищевода или желудка, возникновение кровотечения при биопсии.
Если после исследования вы почувствовали себя плохо, поднялась температура, появилась боль или рвота, то немедленно обратитесь к врачу
В Поликлинике Отрадное и Поликлинике Митино работают врачи с опытом работы более 10-15 лет. Если вам нужна платная гастроскопия в Москве по доступным ценам, то обратитесь в наши медицинские семейные центры.
Высокий профессионализм врачей и внимательный, вежливый медперсонал – это принципы, благодаря которым наша клиника имеет безупречную многолетнюю репутацию.


.webp)



 (1).webp)
 (2).webp)
.webp)















_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)



