Основные симптомы деменции

Симптомы деменции разнообразны и зависят от ее причины, стадии заболевания и индивидуальных особенностей человека. Ранние признаки часто остаются незамеченными, так как их списывают на стресс или возраст. Ключевые проявления связаны с нарушением работы высших функций головного мозга и затрагивают повседневную жизнь.
Проблемы с памятью
Наиболее характерный ранний симптом - ухудшение кратковременной памяти. Человек забывает недавние разговоры, события, имена знакомых, задает один и тот же вопрос несколько раз, не помнит, куда положил вещи. В отличие от обычной забывчивости, эти провалы носят систематический характер и со временем усугубляются, затрагивая и долговременную память.
Трудности с выполнением привычных задач
Выполнение повседневных задач, которые раньше не требовали усилий, становится проблемой. Это может быть приготовление пищи по знакомому рецепту, управление бытовой техникой, оплата счетов или правила игры. Человек теряет последовательность действий, забывает выключить воду или газ, что создает прямую опасность.
Нарушения мышления и речи
Страдают способность к логическому мышлению, планированию и решению проблем. Становится сложно сосредоточиться, следить за ходом беседы или сюжетом фильма. Речь меняется: трудно подбирать нужные слова (их могут заменять описаниями), предложения становятся бедными, могут появиться проблемы с письмом.
Изменения в поведении и личности
Часто наблюдаются резкие перепады настроения, повышенная тревожность, раздражительность или, наоборот, апатия и потеря интереса к прежним увлечениям. Может проявиться несвойственная ранее подозрительность, социальная самоизоляция, неряшливость. В некоторых формах деменции (например, с тельцами Леви) возможны зрительные галлюцинации.
Дезориентация
Человек теряет счет времени (не помнит число, день недели, время года), может заблудиться в хорошо знакомом месте, например, по дороге в магазин. На поздних стадиях возникает дезориентация в собственной личности - больной перестает узнавать родственников и даже свое отражение в зеркале.
При появлении когнитивных расстройств, даже легкой забывчивости или снижения концентрации, важно не откладывать визит к врачу.
Виды деменции
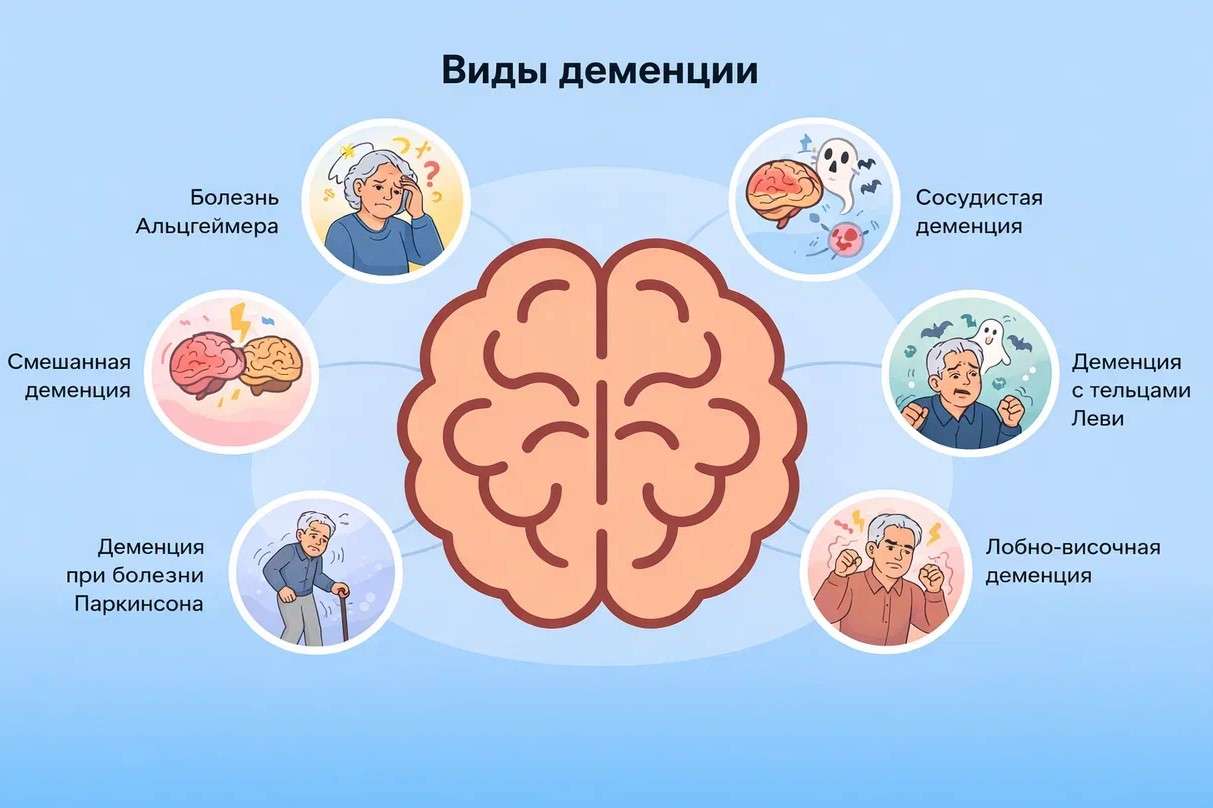
Деменцию классифицируют по различным признакам: причине возникновения, преимущественной локализации поражения в мозге и степени тяжести проявлений.
По причине возникновения
- Болезнь Альцгеймера: наиболее частая причина (60-70% всех случаев). Нейродегенеративное заболевание, связанное с накоплением в нейронах патологических белков - амилоидных бляшек и тау-клубков, что приводит к гибели клеток. Накопление патологического белка в нейронах приводит к их дисфункции и гибели, что запускает цепь нейродегенеративных изменений. В патогенезе болезни Альцгеймера важную роль играет дефицит нейромедиатора ацетилхолина, из‑за чего страдают процессы запоминания и обучения.
- Сосудистая деменция: вторая по распространенности форма. Развивается из-за нарушения кровоснабжения мозга после инсультов, при хронической ишемии, атеросклерозе или гипертонии. Симптомы часто включают как когнитивные, так и двигательные нарушения.
- Деменция с тельцами Леви: вызвана накоплением в нейронах особых включений – телец Леви. Характерны колебания внимания, яркие зрительные галлюцинации, нарушения сна и симптомы, напоминающие болезнь Паркинсона (скованность, тремор).
- Лобно-височная деменция: группа заболеваний, при которых дегенерации в первую очередь подвергаются лобные и височные доли мозга. Проявляется не столько потерей памяти, сколько резкими изменениями личности, поведения, нарушением речи и потерей контроля над эмоциями.
- Смешанная деменция: сочетание нескольких патологий, чаще всего болезни Альцгеймера и сосудистой деменции.
По преимущественному поражению областей мозга
- Корковая: поражается кора головного мозга (при болезни Альцгеймера, болезни Пика). Страдают память, речь, мышление.
- Подкорковая: поражаются глубинные структуры мозга (при сосудистой деменции, болезни Паркинсона). Больше выражены замедленность мышления, апатия, двигательные расстройства.
- Смешанная и мультифокальная: поражение затрагивает несколько отделов мозга.
По степени тяжести
Выделяют разные стадии деменции: от легкой, когда человек еще относительно самостоятельный, до тяжелой, когда требуется круглосуточный уход.
- Легкая: незначительные нарушения памяти и мышления, которые заметны в сложных ситуациях. Критика к своему состоянию часто сохранена. Самообслуживание практически не страдает.
- Умеренная (средняя): нарушения выражены явно, затрудняют повседневную жизнь. Требуется помощь в сложных бытовых делах (финансы, поход в поликлинику). Могут появиться проблемы с ориентацией.
- Тяжелая: полная дезориентация, потеря навыков самообслуживания, неспособность узнавать близких. Требуется постоянный уход и наблюдение.
Что касается различий у разных групп, женщины страдают деменцией чаще, отчасти из-за большей продолжительности жизни. Некоторые исследования указывают на возможную связь женских гормональных изменений после менопаузы с риском развития болезни Альцгеймера. У мужчин несколько выше риск сосудистой деменции, что может быть связано с более ранним развитием сердечно-сосудистых заболеваний.
Основные причины заболевания
Получите консультацию у специалистов:
Деменция - это не самостоятельное заболевание, а синдром, который является конечным результатом различных патологических процессов, повреждающих клетки головного мозга.
Деменция относится к хроническим заболеваниям нервной системы, при которых страдают как когнитивные, так и поведенческие функции. Основные причины деменции включают нейродегенеративные заболевания, сосудистые поражения мозга, черепно‑мозговые травмы и ряд метаболических нарушений. Из непосредственных причин выделяют заболевания, приводящие к гибели нейронов:
- Нейродегенеративные болезни: болезнь Альцгеймера, деменция с тельцами Леви, лобно-височная дегенерация.
- Сосудистые патологии: перенесенный инсульт (ишемический или геморрагический), хроническая ишемия мозга, атеросклероз сосудов.
- Другие состояния: черепно-мозговые травмы, опухоли головного мозга, нейроинфекции (энцефалит, менингит, ВИЧ), хроническая алкогольная интоксикация, дефицит витаминов группы B.
Деменция часто ассоциируется со старческим возрастом, однако первые проявления могут возникать и у людей трудоспособного возраста.
Факторы риска и образ жизни
На многие из этих причин можно повлиять, контролируя факторы риска. Их можно разделить на две группы - немодифицируемые (неизменяемые) и модифицируемые (изменяемые). К первой группе относится возраст (основной фактор), наследственная предрасположенность, женский пол.
В группу модифицируемых факторов риска входят сердечно-сосудистые риски (артериальная гипертензия, сахарный диабет, высокий уровень холестерина, ожирение) и особенности образа жизни (низкая физическая и интеллектуальная активность, курение, злоупотребление алкоголем, социальная изоляция, депрессия).
Снизить риск развития деменции помогают отказ от курения, контроль массы тела, достаточная физическая активность и профилактика сердечно‑сосудистых заболеваний.
Сколько живут с деменцией?
Продолжительность жизни после установления диагноза деменции варьируется в широких пределах - в среднем от 7 до 10 лет, но может составлять и до 15 лет и более. На прогноз влияет множество факторов.
Факторы, влияющие на продолжительность жизни
- Тип деменции: например, при сосудистой деменции прогноз часто зависит от состояния сердечно-сосудистой системы.
- Возраст постановки диагноза: более раннее начало обычно ассоциировано с более быстрым прогрессированием.
- Сопутствующие заболевания: наличие сахарного диабета, сердечной недостаточности, хронических легочных заболеваний значительно ухудшает прогноз.
- Общее физическое здоровье и уход: качественный уход, профилактика осложнений (пролежни, пневмония, травмы от падений) и поддержание физической активности могут продлить жизнь.
Примеры прогнозов для разных типов деменции
- Болезнь Альцгеймера: средняя продолжительность жизни после диагностики - около 7 лет, хотя многие живут дольше.
- Сосудистая деменция: прогноз сильно зависит от контроля над сосудистыми рисками и повторными инсультами.
- Деменция с тельцами Леви: часто имеет более агрессивное течение, средняя продолжительность жизни после появления симптомов - около 5-7 лет.
Методы диагностики заболевания

Диагностика деменции - комплексный процесс, направленный не только на подтверждение синдрома, но и на выявление его возможной причины. Обследование обычно проводит врач-невролог, часто совместно с психиатром.
Клинические и нейропсихологические методы
- Сбор анамнеза: беседа с пациентом и его близкими для выяснения истории развития симптомов, их динамики, наличия сопутствующих заболеваний и факторов риска.
- Нейропсихологическое тестирование: специальные тесты и опросники (например, MMSE, MoCA) для объективной оценки памяти, внимания, речи, зрительно-пространственных функций.
Лабораторные исследования
Анализы крови помогают исключить другие причины когнитивных нарушений: дефицит витаминов (B12, фолиевая кислота), дисфункцию щитовидной железы, метаболические нарушения, инфекции.
Инструментальные методы (нейровизуализация)
- МРТ (магнитно-резонансная томография) или КТ (компьютерная томография) головного мозга: ключевые методы для выявления структурных изменений, таких как атрофия коры (особенно при Альцгеймере), постинсультные очаги, признаки сосудистой энцефалопатии, опухоли.
- ПЭТ (позитронно-эмиссионная томография): позволяет оценить метаболизм в тканях мозга и обнаружить отложения патологических белков (амилоида, тау), что важно для дифференциальной диагностики.
- УЗДГ (ультразвуковая допплерография) сосудов шеи и головы: оценивает состояние кровотока, наличие атеросклеротических бляшек.
Профилактика деменции
Полностью предотвратить деменцию нельзя, но можно значительно снизить риск ее развития или отсрочить начало, воздействуя на модифицируемые факторы. Профилактика проводится по следующим направлениям:
- Регулярная физическая активность: не менее 150 минут умеренной аэробной нагрузки в неделю (ходьба, плавание).
- Интеллектуальная нагрузка: чтение, изучение нового, решение кроссвордов, игра в шахматы, обучение языкам.
- Сбалансированное питание: диета, богатая овощами, фруктами, рыбой, орехами и оливковым маслом (например, средиземноморская диета).
- Социальная активность: поддержание социальных связей, общение, участие в общественной жизни.
- Сердечно-сосудистые риски: регулярный контроль и коррекция артериального давления, уровня сахара и холестерина в крови.
- Отказ от вредных привычек: прекращение курения и ограничение потребления алкоголя.
- Забота о психическом здоровье: своевременное лечение депрессии, управление стрессом.
- Профилактика травм: использование средств защиты при занятиях спортом, создание безопасной домашней среды для пожилых людей.
Какое лечение назначают при деменции?

Деменция, к сожалению, является необратимым состоянием. Современные методы лечения не могут излечить болезнь, но направлены на достижение нескольких важных целей. Лечение деменции включает сочетание медикаментозной терапии и немедикаментозных методов, направленных на замедление прогрессирования симптомов и поддержку качества жизни.
Основные цели терапии:
- Замедление прогрессирования заболевания с помощью препаратов, которые влияют на обмен веществ в мозге.
- Коррекция поведенческих и психологических симптомов. При тревоге, депрессии, нарушениях сна, галлюцинациях или агрессии врач может назначить соответствующие препараты. Их применение требует особой осторожности и постоянного контроля.
- Лечение сопутствующих заболеваний. Эффективный контроль артериальной гипертензии, диабета, сердечной недостаточности критически важен, особенно при сосудистой и смешанной деменции, так как предотвращает дальнейшее повреждение мозга.
Также в план лечения могут быть включены немедикаментозные методы, которые направлены на поддержание когнитивных функций и качества жизни. К ним относятся:
- Упражнения для тренировки памяти, внимания, речи.
- Психотерапия.
- Эрготерапия (тренировка бытовых навыков для поддержания самостоятельности).
- Вовлечение в социальную активность, групповые занятия.
- Создание безопасной и предсказуемой среды.
Важно! Назначение любых лекарственных препаратов должно осуществляться только лечащим врачом (неврологом или психиатром) после тщательного обследования. Самостоятельный прием или отмена лекарств недопустимы и опасны.
К какому врачу обратиться при деменции
При появлении первых тревожных признаков когнитивного снижения у себя или у близкого человека следует записаться на консультацию к врачу-неврологу. Именно невролог специализируется на заболеваниях головного мозга и проводит первичную диагностику.
В процессе обследования и лечения часто требуется участие врача-психиатра, особенно если присутствуют выраженные изменения поведения, личности, галлюцинации или депрессия. Для коррекции сопутствующих соматических заболеваний (гипертонии, диабета) необходимы консультации терапевта или врача-гериатра (специалиста по болезням пожилого возраста).











_00001 (вариант 2) (1).webp)
_00002 (вариант 2) (1).webp)






