Типы лекарственной аллергии

Проникновение в организм проблемного препарата провоцирует один из типов аллергической реакции:
-
Реакция немедленного типа. Развивается в пределах от нескольких секунд до одного часа после введения препарата. Повторный контакт с проблемным препаратом вызывает воспалительный процесс в тканях или во всем организме.
-
Реакция замедленного типа. Наступает спустя 24–48 часов после введения аллергена.
-
Цитотоксическая реакция. Лекарственные препараты прикрепляются к клеткам сосудов, печени и почек, элементам крови. Это приводит к поражению этих органов, возникновению анемии (дефициту гемоглобина), лейкопении (снижению лейкоцитов). Время реакции — минуты или часы.
-
Иммунокомплексная реакция. Лекарственные вещества прикрепляются к стенкам кровеносных сосудов, развивается повышенная проницаемость сосудов, сывороточная болезнь, артриты, лекарственная лихорадка, аллергический васкулит (воспаление сосудистых стенок).
-
Псевдоаллергическая реакция. Протекает без образования антител. Ложную аллергическую реакцию усиливают хронические заболевания желудочно-кишечного тракта, эндокринные патологии. Интенсивность клинических проявлений и скорость появления реакции зависит от дозировки и способа введения препарата.
Одно и то же лекарство может спровоцировать, как истинную аллергию, так и псведоаллергическую реакцию.
Причины лекарственной аллергии
Любой лекарственный препарат может привести к возникновению аллергии. Попадая в организм и контактируя с тканями, они провоцируют аллергические реакции. Исключение — глюкоза, хлорид натрия.
К препаратам, которые наиболее часто вызывают аллергические реакции относят:
-
анальгетики,
-
местные и системные анестетики,
-
антибиотики,
-
белковые препараты,
-
глюкокортикостероиды,
-
сыворотки,
-
нестероидные противовоспалительные препараты,
-
иммунологические средства,
-
витаминные комплексы,
-
вакцины.
Скорость развития аллергической реакции зависит от пути введения препарата. Наиболее часто и быстро вызывают аллергию местное и ингаляционное применение. Внутривенное введение с меньшей частотой провоцирует гиперчувствительность, чем внутримышечное и подкожное. При парентеральном введении лекарственных средств (капельницы) аллергия возникает реже, чем при пероральном приеме (через рот).
Существует ряд факторов, которые увеличивают риск возникновения аллергиии:
-
наследственная предрасположенность,
-
врожденные и приобретенные иммунодефициты,
-
цитомегаловирусная инфекция,
-
бронхиальная астма,
-
подагрический артрит.
Тяжесть лекарственной аллергии зависит от длительности использования препарата, дозировки, продолжительности промежутков между его приемом. Однократное введение реже вызывает аллергию, чем применение в течение длительного времени.
Справка! Наличие непереносимости лекарственных средств у одного из родителей увеличивает риск возникновения аллергии у ребенка в 15 раз.
Симптомы лекарственной аллергии
Клинические проявления аллергии разнообразны, и зависят от вводимого препарата, реактивности иммунной системы и наличия сопутствующих патологий. Чаще всего поражаются кожные покровы, кровеносные сосуды и дыхательные пути. Реакции бывают локальные и системные.
Локальные изменения кожи проявляются сыпью, покраснением кожи, образованием одиночных или множественных волдырей, эрозий, бляшек. Лекарственная аллергия на антибактериальные препараты провоцирует многоморфную эксудативную эритему. Ее симптомы — суставная и мышечная боль, повышение температуры тела, высыпания на коже стоп, кистей, ладоней и подошв.
Вследствие гиперчувствительности к антибактериальным препаратам наблюдают изменения со стороны органов дыхания:
-
бронхоспазм,
-
затрудненное носовое дыхание,
-
выделения из носа,
-
слезотечение,
-
снижение или отсутствие обоняния,
-
зуд в полости носа.
Реже единственным признаком аллергии может быть общее недомогание, слабость, лихорадка, тошнота и рвота.
Лекарственная аллергия на инъекционное введение препарата проявляется в виде Феномена Артюса. Это когда через 7–10 дней с момента попадания в организм аллергена вокруг места инъекции образуется красное пятно и отек. При незначительной дозе препарата отек проходит самостоятельно. В тяжелом случае происходит некроз кожи с образованием длительно незаживающей язвы.
К системным аллергическим реакциям относят:
-
анафилактический шок — острое состояние, при котором развивается гипоксия, уменьшение кровотока;
-
синдром Стивенса-Джонсона — образование пузырей на коже и слизистых оболочках всего организма;
-
острое повреждение почек;
-
нарушение работы нервной, дыхательной и сердечно-сосудистой системы;
-
ревматические патологии;
-
эрозивно-язвенные дефекты на слизистой желудочно-кишечного тракта;
-
системный васкулит — воспаление сосудистых стенок.
Развитие системных реакций требует срочной медицинской помощи, в противном случае существует высокий риск летального исхода.
Диагностика лекарственной аллергии
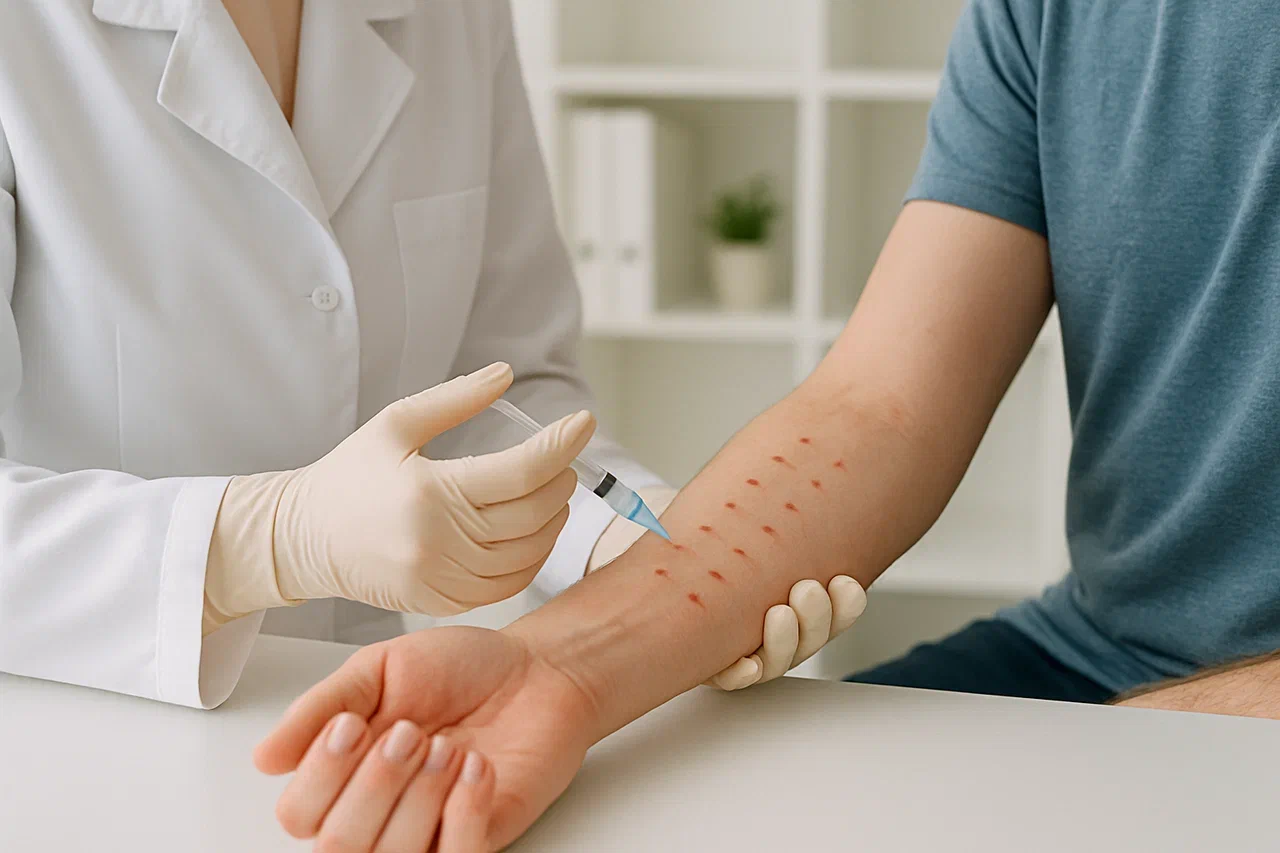
Для диагностики лекарственной аллергии важно собрать анамнез, выяснить, какой препарат принимал пациент до возникновения аллергической реакции, как долго и в какой дозировке. Для установления диагноза понадобится консультация аллерголога-иммунолога, дерматолога или инфекциониста, при необходимости — нефролога, ревматолога, кардиолога.
Врач тщательно собирает информацию о ранее перенесенных патологиях, проводит клинический осмотр и выясняет особенности клинической картины. Во время осмотра оценивает общее состояние пациента, сохранность функций дыхательной и сердечно-сосудистой системы, выявляет на коже локальные изменения.
Наиболее информативный метод диагностики лекарственной аллергии - это аллергологические пробы. Для определения гиперчувствительности организма предполагаемый аллерген вводят внутрикожно или наносят на кожу в стандартных концентрациях. При наличии гиперчувствительности к аллергену на месте введения появится местная аллергическая реакция в виде сыпи, зуда, покраснения и отека.
Важно отличить аллергию от интоксикации после приема повышенных доз препарата, других аллергических и псевдоаллергических реакций, инфекционных заболеваний (кори, скарлатины).
Лечение лекарственной аллергии
Первоочередно необходимо прекратить введение проблемного медикамента и создать условия для его скорейшего выведения его из организма. С учетом симптоматики и общего состояния пациента назначают глюкокортикостероиды, противоаллергические препараты, инфузионную терапию (введение в кровоток разных растворов), поддерживают функции дыхания и кровообращения. При невозможности полностью отказаться от проблемного препарата проводят аллергенспецифическую иммунотерапию (АСИТ). Системные аллергические реакции требуют госпитализации.
Антигистаминные препараты
Противоаллергенные препараты поступают в продажу в разных лекарственных формах: основная масса — это таблетки, драже, капсулы для приема внутрь. В дополнение к ним применяют наружные средства на кожу, местные препараты (глазные и назальные капли, спреи).
Антигистаминные средства обладают широким спектром действий:
-
облегчают течение аллергических реакций,
-
устраняют спазм гладкой мускулатуры,
-
снижают гиперактивность бронхов,
-
уменьшают проницаемость капилляров,
-
нейтрализуют отечность.
Антигистаминные препараты нужно принимать только по назначению врача, так как они имеют противопоказания: беременность, период грудного вскармливания, детский возраст, выраженная почечная недостаточность, индивидуальная непереносимость компонентов состава. Средняя продолжительность лечения — 2‒6 недель.
Справка! Наиболее эффективны антигистаминные препараты нового поколения, так как они обладают высокой противоаллергической эффективностью наряду с отсутствием или минимальным риском побочных эффектов.
Глюкокортикостероиды
Гормональные препараты, попадая в организм, тормозят воспалительные процессы, устраняют симптомы аллергических реакций. Чтобы достичь максимального эффекта, необходима продолжительная терапия в течение нескольких недель. При бронхиальной астме и по показаниям гормоны вводят с помощью ингалятора.
Глюкокортикостероиды в сочетании с антигистаминными препаратами оказывают более выраженный эффект, чем монотерапия. С осторожностью принимают при вирусных, бактериальных и грибковых инфекциях.
Инфузионная терапия
Для снижения количества токсических веществ в крови, нормализации кислотно-щелочного равновесия внутривенно вводят растворы минеральных солей и органических кислот, глюкозу. Параллельно внутрь принимают энтеросорбенты, слабительные препараты. Рекомендовано соблюдать питьевой режим.
Аллергенспецифическая иммунотерапия (АСИТ)
На сегодняшний день это самый эффективный метод лечения и профилактики лекарственной аллергии при невозможности прекратить применение проблемного препарата. Метод основан на введении в организм возбудителя аллергической реакции в постепенно возрастающих дозах. Это приводит к тому, что организм адаптируется к действию причинного аллергена, снижается чувствительность, клинические проявления уменьшаются или не возникают вовсе.
Важно! Специфическую иммунотерапию не назначают детям младше 5 лет.
Аллерген вводят в организм разными способами в два этапа: начальный этап — набор дозы, второй — поддерживающая терапия. Курс лечения длится от нескольких месяцев до нескольких лет.
Прогноз лекарственной аллергии благоприятный. При соблюдении рекомендаций врача вероятность возникновения осложнений сводится к минимуму.
Профилактика лекарственной аллергии
Профилактические меры направлены на проведение разъяснительной работы среди населения о возможных последствиях самостоятельного назначения и бессистемного применения лекарственных препаратов. Для предупреждения нежелательных аллергических реакций врач должен тщательно собирать анамнез перед назначением или введением любого лекарства.
В дальнейшем пациенту необходимо исключать проблемный препарат и медикаменты со схожей генетической частью антигена. При обращении в другие медицинские учреждения сообщать о наличии непереносимости данных лекарств.
