Поликлиника Отрадное предлагает современные методы лечения для детей и взрослых с гарантией полного устранения очага воспаления. К вашим услугам качественное оборудование, опытные специалисты, индивидуальный подбор препаратов и способов терапии.
Причины заболевания
Развитие хронического пульпита может спровоцировать любая инфекция в организме. Она может попасть в зуб с кровотоком, через лимфу или непосредственно из прилегающих тканей. Основные факторы риска:
- Острый пульпит – при некачественном или неоконченном лечении острая форма заболевания плавно переходит в хроническую.
- Глубокий кариес – тонкая перегородка между кариозной полостью и нервно-сосудистым пучком через микротрещины пропускает инфекцию, что поддерживает вялотекущее воспаление мягких тканей зуба.
- Травмы с обнажением пульпы – инфекция легко попадает извне, инициируя острое, а затем и хроническое воспаление.
- Патологическая стираемость – при запущенных случаях твердые ткани могут изнашиваться под самый корень, открывая свободный доступ к полости зуба.
- Раздражение нервно-сосудистого пучка при выполнении хирургических манипуляций и длительном приеме определенных лекарственных средств.
- Гнойные заболевания околозубных тканей – пародонтит, периодонтит, периостит, остеомиелит челюсти.
- Воспалительные процессы в органах челюстно-лицевой области – гайморит, фарингит, ларингит.
На заметку! На хроническую форму приходится 75% всех случаев пульпита. Недолеченные острые инфекции очень часто становятся причиной множественных очагов вялотекущего воспаления.
Хронические формы

В зависимости от причин возникновения и состояния здоровья пациента существует большое разнообразие форм заболевания. В медицине можно встретить классификацию по расположению источника инфекции:
- Травматические формы – бактерии проникают в пульпу извне, через травмирование зуба в драке, аварии.
- Ретроградные формы – бактерии свои, «родные», попадают в полость зуба с током крови и лимфы из других органов.
Более популярна систематика на основе изменений нервно-сосудистого пучка. Здесь выделяют фиброзную, гипертрофическую, конкрементозную, гангренозную формы.
Фиброзная
В ходе воспалительного процесса нервно-сосудистый пучок начинает активно перерождаться в соединительнотканный рубец с потерей функциональности. Это наиболее распространенный вариант воспаления, на который приходится до 69% случаев заболевания. Фиброзная форма – единственная, которая может возникнуть сама по себе без предварительных симптомов острого воспаления.
Гипертрофический
Основной признак – характерное полипообразное разрастание перерожденной ткани. Пульпа разрастается настолько, что выходит за границы внутренней камеры в кариозную полость. Встречается крайне редко (до 0,5% случаев), при этом более характерен для молочных зубов у детей, чем для постоянных зубов у взрослых.
Конкрементозный
Характеризуется активным ростом твердых кальциевых отложений, которые вызывают раздражение нервно-сосудистого пучка. Развивается при избыточном поступлении кальция или нарушении кальциевого обмена в организме. Появляется на зубах с повышенной истираемостью тканей, а также при наличии старых залеченных участков с глубокими кариозными полостями. Симптомы данной формы заболевания во многом схоже с невралгией, когда спонтанные приступы резкой боли отдают по ходу расположения всех ветвей тройничного нерва.
На заметку! Сложность диагностирования конкрементозной формы хронического пульпита связано с высокой вероятностью ее появления на абсолютно целых, внешне не поврежденных зубах. Окончательный диагноз в данном случае выносят после рентген-диагностики.
Гангренозный
Представляет собой полный или частичный некроз пульпы и проявляется в тяжелых случаях фиброзной формы заболевания. Можно диагностировать по измененному цвету эмали, которая приобретает темный сероватый оттенок и резко неприятному гнилостному запаху изо рта. Развивается редко – лишь в наиболее запущенных случаях (не более 2%).
Воспаление пульпы у детей

Твердые ткани детских зубов более мягкие, корневые каналы более широкие, а сама пульпа – более рыхлая. По этим причинам детский пульпит встречается довольно часто. Но у детей менее выражены болевые симптомы, поэтому при хроническом воспалении ребенок может долгое время не выказывать беспокойства. Нередко проблему выявляют лишь при плановом осмотре у стоматолога. Кроме того, высокая восстановительная способность пульпы позволяет прибегать к консервативному лечению воспаления без удаления тканей. В остальном болезнь протекает так же, как и у взрослого человека. Хирургическое лечение аналогичное, и может отличаться лишь набором лекарственных средств и способом анестезии.
На заметку! При лечении корневых каналов у детей в качестве противовоспалительного субстрата используют специальную цинкэвгеноловую пасту. При смене молочных зубов на постоянные, она обладает способностью рассасываться вместе с корнями.
Симптомы
В большинстве случаев заболевание – итог хронизации острого воспаления. Проявляется смазанными приглушенными признаками. Среди них:
- Боль – может быть постоянной, дергающей или появляться под воздействием раздражителей, например, при жевании, при контакте с горячей или холодной пищей, во время простукивания зуба. При гангренозной форме термические реакции могут быть противоположными: горячее – усиливает боль, холодное ее ослабляет.
- Ощущение тяжести и распирания в зубе.
- Кровотечение из кариозной полости при пережевывании пищи или надавливании.
- Разрастание воспаленной пульпы с образованием полипов или твердых каменистых включений.
- Некроз – развивается при попадании в ткани нервно-сосудистого пучка гнилостных бактерий.
Обострение пульпита
Каждая хроническая форма склонна к периодическому обострению. Причиной тому могут выступать ослабление иммунитета или фоновые инфекции организма. При этом отмечается дополнительные симптомы:
- разряжение костной ткани в области верхушки корня;
- увеличение околозубной (периодонтальной) щели;
- сильная приступообразная боль произвольного характера;
- сниженная электровозбудимость пульпы (при электроодонтометрии показатель не превышает 20 мкА).
Диагностика
Для вынесения точного диагноза и правильного лечения проводят тщательную дифференциальную диагностику. В ходе осмотра стоматолог выясняет характер боли, наличие сопутствующих заболеваний и анализирует состояние поврежденного зуба:
- осматривает кариозную полость – оценивает ее глубину, наличие полипозных разрастаний;
- выполняет зондирование пульпы;
- проводит термометрию – выясняет, живой нерв или нет;
- делает электроодонтометрию – для определения электропроводимости пульпы и формы хронического пульпита: фиброзный (20– 25 мкА), гипертрофический (40– 50 мкА), гангренозный (60– 90 мкА) и т.п.
- назначает рентген для оценки состояния самого зуба и прилегающих околозубных тканей на наличие периодонтитов, периоститов, остеомиелитов и т.п. (характерный признак пульпита на рентгене – увеличенная околозубная щель).
Лечение
Процедура лечения преследует несколько целей:
- избавить пациента от острого болевого симптома;
- устранить очаг воспаления;
- заживить мягкие ткани и запустить процесс дентинообразования;
- предупредить развитие периодонтита;
- восстановить целостность зуба и его жевательную функцию.
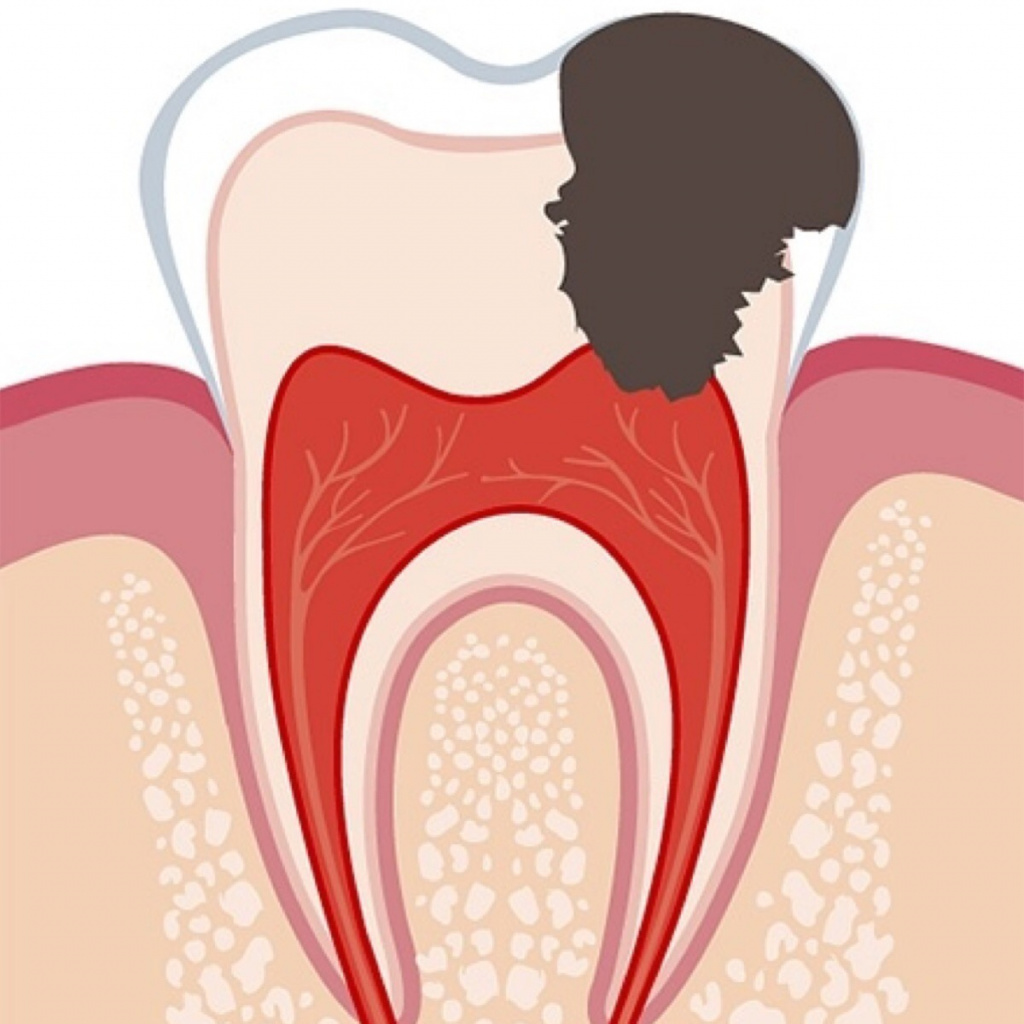
Для этого используют различные подходы. Основное и наиболее эффективное лечение – хирургическое удаление пульпы. Базовые этапы операции:
- обезболивание зуба и десны инъекционными анестетиками;
- зачистка кариозной полости от поврежденных тканей с последующей обработкой антисептиками;
- вскрытие пульпы и поэтапное удаление сначала ее коронковой части затем, после расширения корневых каналов, ее корневых участков;
- обработка камеры после удаления пульпы противовоспалительными составами, электрокоагуляцией, антисептиками;
- установка временной пломбы.
Помимо этого, доступны метод девитальной экстирпации с некротизацией пульпы, а также метод витальной ампутации с частичным удалением нервно-сосудистого пучка который хорошо показал себя при фиброзном пульпите.
Девитальная экстирпация (удаление). Врач-стоматолог препарирует зуб, удаляет пульпу, тщательно зачищает каналы и пломбирует полость.
Витальная ампутация позволяет удалить не всю пульпу, а лишь ее часть, сохраняя жизнеспособными корневые участки нервно-сосудистого пучка. Метод хорошо зарекомендовал себя на многокорневых зубах с ярко выраженной границей между коронковой и корневой частью. Однако он требует особого внимания со стороны стоматолога и в случае ошибки чреват риском повторного воспаления оставшихся участков.
Этапы:
- анестезия зуба и десны;
- удаление коронковой и устьевой части пульпы;
- гемостаз тканей (остановка кровотечения);
- наложение лечебной прокладки, одонтотропной пасты (для ускорения роста дентина) и установка пломбы.
Для закрепления результата и в качестве профилактики повторного воспаления назначают физиопроцедуры: УВЧ (ультравысокочастотную терапию), микроволновое лечение.
Прогноз и осложнения
Воспаление нервно-сосудистого пучка требует своевременного и компетентного лечения. Своевременный визит к врачу – единственный способ сохранить зуб и избежать серьезных осложнений. Запущенная болезнь может привести к развитию одонтогенных осложнений:
- гнойного периостита;
- периодонтита;
- остеомиелита.
В этих случаях гнойное перерождение окружающих зуб тканей может стать причиной сепсиса и других непредсказуемых проблем. Из челюстно-лицевой зоны инфекция может мигрировать в сердце (миокардиты), легкие (плевриты), почки (нефриты и пиелонефриты), мозг (менингиты). Чтобы избежать подобного развития событий, не забывайте о профилактических осмотрах и своевременном лечении зубов.


 (1).webp)
 (1).webp)
.webp)


















